Cómo citar este artículo:
Herrera Artiles MF, Ordóñez Iriarte JM, Vela Ríos J. El papel de la salud ambiental en Atención Primaria: una colaboración inexcusable. RIdEC 2024; 17(Supl. 1):6-17.
Fecha de recepción: 25 de junio de 2024.
Fecha de aceptación: 6 de agosto de 2024.
Autores
1 Manuel F. Herrera Artiles
2 José Mª Ordóñez Iriarte
3 José Vela Ríos
- Técnico Inspector de Salud Pública. Servicio de Sanidad Ambiental. Dirección General de Salud Pública. Servicio Canario de la Salud. España
- Jefe de Servicio de Riesgos Ambientales. Dirección General de Salud Pública. Consejería de Sanidad. Madrid (España)
- Jefe de Servicio de Prestaciones Complementarias. Consejería de Salud y Consumo. Junta de Andalucía. España
E-mail: Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
Resumen
Los servicios sanitarios resultan imprescindibles para dar respuesta a los problemas de salud de la colectividad. La Atención Primaria (AP) de Salud debe asumir un papel más relevante en la acción preventiva y en la salud comunitaria. La efectividad de estas actividades preventivas precisa de una adecuada coordinación con las acciones de Salud Pública, entre ellas las de la Sanidad Ambiental. La Salud Pública Ambiental se refiere a la intersección entre el medioambiente y la Salud Pública; aborda los factores ambientales que influyen en la salud humana, que incluyen factores físicos, químicos y biológicos, y todos los comportamientos relacionados con estos. Conjuntamente, estas condiciones se denominan determinantes ambientales de la salud. Las amenazas de cualquiera de estos determinantes pueden tener efectos adversos en la salud y el bienestar en toda la población. El objeto, tanto de la AP como de la Sanidad Ambiental, es la comunidad, pero para poder abordar con rigor los problemas de salud de la comunidad, es necesario, entre otros, conocer su entorno ambiental, el conjunto de factores de riesgo ambiental que están determinando la salud de la población. Abordar los determinantes ambientales de la salud mejora directamente la salud de las poblaciones, y esto es un trabajo comunitario en el que son fundamentales, entre otros agentes, la AP y la Sanidad Ambiental; sin embargo, esta complementariedad no debería implicar integración de servicios, ya que tanto la AP como los dispositivos de Sanidad Ambiental de las administraciones autonómicas y locales tienen responsabilidades específicas, pero sí una necesaria coordinación y colaboración que favorezca el vínculo interprofesional entre los agentes implicados para una mayor protección de la salud de la población. Dicha colaboración es el objeto del presente artículo.
Palabras clave: Sanidad Ambiental; Atención Primaria; servicios de Salud Pública; funciones esenciales; coordinación.
Abstract
The role of environmental health in Primary Care: An unavoidable collaboration
Healthcare services are essential in order to give an answer to health problems in the community. Primary Care (PC) must take on a more relevant role in preventive action and community health. The efficacy of these preventive activities requires an adequate coordination with Public Health actions, including Environmental Health. Public Environmental Health refers to the intersection between the environment and Public Health; it addresses those environmental factors with impact on human health, including physical, chemical and biologic factors, and all behaviours associated with these. Jointly, these conditions are called Environmental Determinants of Health. Any threat to these determinants can have adverse effects on the health and wellbeing of the entire population. The objective both for PC and Environmental Health is the community; but in order to accurately address the health problems in the community, one of the aspects needed is to understand their environmental setting, the set of environmental health factors which are determining the health of the population. To address the environmental determinants of health leads to a direct improvement in the health of the populations, and this is a community task where PC and Environmental Health are essential, among other agents. However, this complementarity should not involve integration of services, because both PC and the Environmental Health services of the autonomic and local governments have specific responsibilities; but coordination and collaboration are needed in order to encourage the inter-professional link between those agents involved, for a higher protection of the population health. Said collaboration is the subject of this article.
Key words: environmental health; Primary Care; public health services; essential functions; coordination.
Introducción
En el siglo pasado se publicó uno de los informes más revolucionarios para la Salud Pública, elaborado en Canadá y que lleva el nombre del entonces ministro de salud Marc Lalonde (1); supuso un hito en la conceptualización de la Salud Pública.
Partía de que la salud o la enfermedad no solo se relacionan con factores biológicos o agentes infecciosos, sino que la mayoría de las enfermedades tienen una base u origen socioeconómico.
En él, se definen los determinantes de la salud, subrayando la importancia de factores más allá del sistema sanitario. Según Lalonde, el nivel de salud de una comunidad está influido por cuatro grandes grupos de determinantes: estilos de vida y conductas de salud, biología humana, medio ambiente y sistemas de asistencia sanitaria, que influyen en la salud de manera interconectada. Según esta teoría, los tres primeros son los determinantes más significativos, puesto que contribuyen en un 90% a la salud, mientras que la aportación a la salud de los sistemas de asistencia sanitaria es tan solo de un 10%.
También alertaba de que la relación era inversa respecto a la inversión de los recursos, pues el 90% se destinaba a la atención sanitaria y muy pocos al resto de factores relevantes.
Como se indica en la Declaración de Alma-Ata de 1978 y, de nuevo, 40 años después, en el documento de la Organización Mundial de la Salud (OMS) y el UNICEF de 2018 titulado A vision for primary health care in the 21st century: towards universal health coverage and the Sustainable Development Goal 2, la Atención Primaria de Salud (APS) es un enfoque de la salud en el que participan todas las instancias gubernamentales y de la sociedad, que combina estos tres componentes: políticas y medidas multisectoriales; capacidad de acción y decisión de las personas y las comunidades; y servicios de salud integrados y centrados en la APS y las funciones esenciales de Salud Pública. Los sistemas de salud orientados hacia la APS son sistemas de salud cuya organización y funcionamiento giran en torno a un objetivo principal, que consiste en garantizar el derecho de todas las personas a gozar del grado máximo de salud que se pueda lograr, potenciando de este modo la equidad y la solidaridad. Están compuestos por un conjunto básico de elementos estructurales y funcionales que contribuyen a la consecución de la cobertura universal de servicios sanitarios aceptables para la población. La expresión Atención Primaria se refiere a un proceso fundamental en el sistema de salud que favorece los servicios de contacto inicial, accesibles, integrales y coordinados que proporcionan una continuidad asistencial y están centrados en el paciente.
Los servicios sanitarios resultan imprescindibles para dar respuesta a los problemas de salud de la colectividad, pues consiguen atenuar los perjuicios de las enfermedades y permiten que se pueda recobrar la salud perdida y mejorar la calidad de vida de las personas enfermas. Sin embargo, no es el dispositivo asistencial el principal condicionante de nuestro nivel de salud. El entorno familiar, la educación, los bienes materiales, las desigualdades sociales y económicas, el acceso al trabajo y su calidad, el diseño y los servicios de las ciudades y barrios, la calidad del aire que se respira, del agua que se bebe, de los alimentos que se comen, los animales con los que convivimos, el ejercicio físico que se realiza, el entorno social y medioambiental de las personas, todo ello determina la salud. Por ello, los esfuerzos para curar o paliar enfermedades originadas en las condiciones de vida tienen poco sentido si no vienen acompañadas de medidas que minimizan o corrigen los factores que las desencadenaron. Atención Primaria (AP) y Salud Pública no serán capaces de cumplir con sus objetivos si cada una de ellas sigue su camino en paralelo a la otra. Salud Pública y AP deben ser complementarias y capaces de contribuir a modificar favorablemente los determinantes colectivos de la salud de las personas y de las poblaciones (3). De ahí que el enfoque de la Salud Pública actual se dirige a conformar acciones que rebasan el ámbito de los servicios sanitarios y, por tanto, requieren nuevas formas de organización (4).
Los dispositivos de Salud Pública, especializados en la salud de la colectividad, vigilan el estado de salud de la población y sus determinantes, advirtiendo de las potenciales ganancias en salud de diferentes políticas o intervenciones; responden a las amenazas sobre la salud de la población y a las crisis sanitarias; implantan acciones en las áreas de protección de la salud, mediante la prevención de los efectos negativos de diversos elementos del entorno tal como consideran la Sanidad Ambiental, la Salud Laboral, la Seguridad Alimentaria o la Sanidad Exterior; en el área de promoción de la salud, contribuyen a capacitar a la ciudadanía para adoptar de forma informada y libre aquellas decisiones que mejor sirvan a su salud y bienestar; y en el área de la prevención de la enfermedad y de las lesiones, mediante vacunaciones y otras intervenciones poblacionales. Estas actuaciones requieren unas bases comunes de implantación en España que incluya garantías de máxima calidad, una cohesión humana que permita disponer de la mejor inteligencia de Salud Pública de la sociedad allí donde sea necesaria y una organización que responda a los retos de la Salud Pública actual.
Los servicios sanitarios encuadrados en el Sistema Nacional de Salud realizan algunas acciones preventivas (5), además de las curativas, cuidadoras y de rehabilitación. Sin embargo, los servicios sanitarios y en especial la AP, han de asumir un papel más relevante en la acción preventiva y en la salud comunitaria. La efectividad de estas actividades preventivas se asegura mediante una adecuada coordinación con las estructuras de Salud Pública y una organización que permita aportar a los servicios sanitarios las mejores recomendaciones preventivas, dando prioridad a aquellas acciones más eficientes, optimizando así los recursos y evitando perjuicios innecesarios por acciones preventivas ineficaces.
Los datos administrativos y de los servicios y centros de atención de salud se generan a través de varios sistemas y subsistemas de datos, como los Sistemas de Información Sanitaria Periódica (SISP), los registros, las encuestas de establecimientos sanitarios y otros sistemas de información sobre logística y personal sanitario. Sin embargo, en muchos casos, la falta de conexión entre los sistemas, la ausencia de normalización, la mala calidad de los datos y una capacidad de análisis limitada menoscaban el valor de esa información (6). Estas limitaciones obstaculizan las acciones de Salud Pública.
El título III de “Prevención de problemas de salud y sus determinantes”, en su capítulo VI, de la Ley General de Salud Pública (LGSP) (4) aborda las actuaciones de la Salud Pública en materia de protección de la salud que van dirigidas a la prevención de los efectos negativos que diversos elementos del medio pueden tener sobre la salud y el bienestar de las personas.
Recoge los aspectos más relevantes en los que se sustenta la acción de gobierno de la Sanidad Ambiental, que cobra un espacio propio y definido en el ámbito de la Salud Pública. La salud humana depende en gran medida del entorno en que se desenvuelve la vida y, por tanto, es esencial la salubridad de los alimentos, el agua y el aire. Pero el entorno en el que se desenvuelve la vida humana no está constituido exclusivamente por el medio natural, sino que hay que considerar también el entorno socialmente construido conformado por la vivienda, el lugar de trabajo, el colegio, los lugares de ocio, la ciudad en su conjunto y los estilos de vida.
La sostenibilidad de los sistemas de salud se pondrá en riesgo si no se abordan seriamente las causas profundas de la enfermedad. Los enfoques centrados en el tratamiento de enfermedades individuales, en lugar de intervenir en los determinantes de la salud, serán insuficientes para abordar los actuales desafíos sanitarios relacionados con el medio ambiente.
Para alcanzar esa sostenibilidad resulta imprescindible contar con el aporte de la Sanidad Ambiental como campo de acción específico de la Salud Pública, que incluye el desarrollo y evaluación de programas de protección de la salud frente a riesgos ambientales desde una perspectiva poblacional (7).
Medioambiente y salud
El concepto One Health (Una Sola Salud) se introdujo entrado el año 2000 para referirse a una noción bien conocida desde hace más de un siglo: la salud humana, animal y ambiental están estrechamente relacionadas y son interdependientes (8).
De acuerdo con la OMS, el concepto One Health hace referencia al objetivo mundial de aumentar la colaboración interdisciplinaria (la Salud Pública, la medicina, la sanidad, la veterinaria, la investigación o las ciencias ambientales) en el cuidado de la salud de las personas, los animales y el medio ambiente, con el fin de poder elaborar e implementar programas, políticas y leyes a favor de la mejora de la salud. La importancia de este concepto en los últimos años viene dada por los cambios que se han producido en las interacciones entre personas, animales, plantas y medio ambiente.
El medio ambiente referido se puede definir como el conjunto de circunstancias exteriores a un ser vivo; por lo que en la salud ambiental se incluyen todos los factores químicos, físicos, biológicos y sociales externos de una persona y la interacción entre ellos (9).
Gozar de un medioambiente saludable es un factor crucial para un mejor estado de salud. Y, al contrario, la contaminación y una mala calidad ambiental pueden influir en la salud de manera inversa. La evidencia a este respecto es incuestionable.
De la misma manera que la actividad humana modifica las características de su entorno, los factores ambientales influyen en la salud humana, ya sea de manera directa o indirecta. Como resultado, puede producirse una importante carga de enfermedad en las sociedades. Y como también se conoce, la carga de enfermedad no afecta a todas las personas por igual, sino que impacta con más fuerza en aquellos grupos de población con factores de vulnerabilidad.
El Plan Estratégico de Salud y Medioambiente 2022-2026 (PESMA) (10), base de las actuaciones en Sanidad Ambiental, pretende ser un instrumento de planificación estratégico que permita adoptar las medidas necesarias para disminuir los riesgos para la salud de la población derivados de los factores ambientales y sus condicionantes. Sus objetivos son:
• Identificar y evaluar los nuevos riesgos y problemas emergentes, ambientales, climáticos y sanitarios.
• Desarrollar las medidas más efectivas para prevenir y controlar los efectos del cambio climático sobre la salud, prestando especial atención a los más vulnerables.
• Proteger la salud de la población y reducir la morbilidad y mortalidad atribuible a los efectos de los factores ambientales.
• Revisar los procedimientos y las metodologías de evaluación vigentes, y desarrollar protocolos de Evaluación de Impacto en Salud.
• Avanzar en el cumplimiento y aplicación de la Ley 33/2011 de Salud Pública, en el ámbito de la Sanidad Ambiental, mediante el desarrollo de nuevos sistemas de información y vigilancia en salud ambiental.
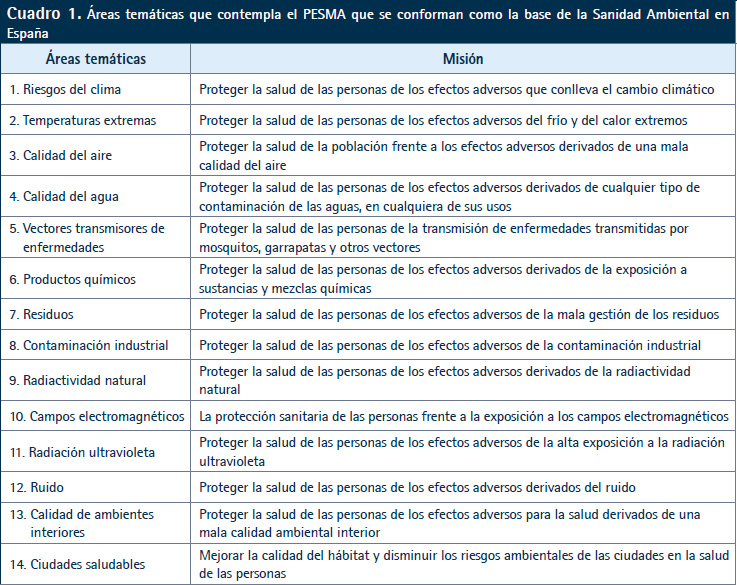
En el Plan se describen detalladamente los principales factores ambientales y su impacto en la salud y las desigualdades sociales que provocan, se evalúa el impacto económico del medio ambiente en la salud, y se analiza cada uno de los factores de riesgo ambiental de las 14 áreas temáticas más importantes y se analizan los datos disponibles de la medida del efecto para la salud de la población (Cuadro 1).
Se calcula que un 24% de la carga mundial de morbilidad y un 23% de la mortalidad son atribuibles a factores medioambientales (10). Una población expuesta a la degradación ambiental es una población más desprotegida ante la enfermedad, por lo que se ha de actuar de manera urgente frente retos ambientales que inciden ya en la salud de los ciudadanos: los impactos del cambio climático, la contaminación del aire incluidas la concentraciones peligrosas de partículas finas, dióxido de nitrógeno y ozono troposférico, que acentúa afecciones cardiovasculares y respiratorias, la exposición a productos químicos que pueden comportar trastornos endocrinos o riesgo de cáncer, la alteración de la calidad del agua, amenazada por contaminantes emergentes, el impacto sobre la salud resultante de la contaminación acústica o la presión sobre los hábitats que incrementa los riesgos de nuevas zoonosis.
Los enfoques centrados en el tratamiento de enfermedades individuales, en lugar de intervenir en los determinantes de la salud, serán insuficientes para abordar los actuales desafíos sanitarios relacionados con el medio ambiente. Es poco probable que mediante enfoques centrados en determinantes individuales se alcancen las mejoras previstas en materia de equidad en salud y bienestar. Es por ello, que para afrontar las causas profundas de la enfermedad se requiere una perspectiva integradora, definida frecuentemente por políticas en sectores clave distintos del sanitario.
Relación entre Sanidad Ambiental y Atención Primaria
La Sanidad Ambiental es la estructura administrativa organizada por los poderes públicos, con el fin de proteger la salud de la población expuesta a los riesgos ambientales, mediante el desempeño de las tareas de vigilancia y control de los factores de riesgo ambiental. Aborda los factores ambientales que influyen en la salud humana, e incluyen los factores físicos, químicos y biológicos, y todos los comportamientos relacionados con estos (11). Conjuntamente, estas condiciones se denominan determinantes ambientales de la salud. Las amenazas para cualquiera de estos determinantes pueden tener efectos adversos en la salud y el bienestar en toda la población.
El control de dichos determinantes se consigue mediante las funciones de identificación, la evaluación, la gestión y la comunicación de los riesgos para la salud que puedan derivarse de los condicionantes ambientales; la vigilancia de los factores ambientales de carácter físico, químico o biológico y de las situaciones ambientales que afectan o pueden afectar a la salud; así como la identificación de las políticas de cualquier sector que reducen los riesgos ambientales para la salud.
Todo ello bajo el imperativo de que las Administraciones Sanitarias tienen que implantar programas de Sanidad Ambiental para elevar el nivel de protección de la salud y amparados mediante la necesaria colaboración entre los servicios asistenciales y los del conjunto de Salud Pública.
La APS es un pilar fundamental para lograr el derecho a la protección de la salud de la población y es clave para el estado de bienestar, así como para garantizar una atención integral y equitativa. La APS posibilita un Sistema Nacional de Salud (SNS) salutogénico, que no solo atienda a la enfermedad, sino que facilite ganar salud poblacional (12).
El concepto de APS ha sido reinterpretado y redefinido en múltiples ocasiones desde 1978, lo que ha generado confusión sobre su significado y en la práctica. Con miras a coordinar las labores futuras en materia de APS a nivel mundial, nacional y local, y a modo de orientación en su puesta en práctica, se ha elaborado una definición clara y sencilla: “La APS es un enfoque de la salud que incluye a toda la sociedad y que tiene por objeto garantizar el mayor nivel posible de salud y bienestar y su distribución equitativa mediante la atención centrada en las necesidades de las personas tan pronto como sea posible a lo largo del proceso continuo que va desde la promoción de la salud y la prevención de enfermedades hasta el tratamiento, la rehabilitación y los cuidados paliativos, y tan próximo como sea posible del entorno cotidiano de las personas” (2).
Desde esta perspectiva, los profesionales de Enfermería Comunitaria, pero también el resto de profesionales de la APS, y los profesionales de Sanidad Ambiental, son actores clave para lograr un sistema más salutogénico, preventivo, participativo y equitativo, preocupado no solo por la enfermedad sino también por las condiciones de vida y de los entornos de vida (13).
El objeto, tanto de la Sanidad Ambiental como de la APS, es la comunidad, pero para poder abordar con rigor los problemas de salud de la comunidad es necesario, entre otros, conocer su entorno ambiental, el conjunto de factores de riesgo ambiental que están determinando la salud de cada grupo de población. Sin embargo, hay una aparente descoordinación entre las actividades preventivas y curativas (14), lo que se evidencia de forma especial en el escaso compromiso de la APS con las actividades comunitarias de promoción y protección de la salud. Un distanciamiento cada vez mayor (15) que genera un estado de frustración en muchos profesionales. Para implicar a la APS en las actividades comunitarias de promoción y protección de la salud se precisa desarrollar un modelo que aproxime las estructuras de Administración Sanitaria y Salud Pública a los equipos de APS, lo que requiere una importante transformación de las actuales estructuras de Salud Pública.
La desconexión entre Sanidad Ambiental y APS es un tema relevante que merece atención. Aunque ambas se centran en la salud, a menudo operan de manera independiente, lo que puede afectar negativamente la Salud Pública y el bienestar de las comunidades.
En el Cuadro 2 se muestran algunas de las razones que han motivado esta desconexión y se proponen soluciones.
La coordinación de la Sanidad Ambiental y la APS es fundamental para abordar los desafíos de salud de manera holística y garantizar un enfoque completo en el bienestar de las personas y las comunidades. Las principales herramientas para lograr esa coordinación son el establecimiento de un sistema de vigilancia ambiental, la epidemiología ambiental y la modernización de los sistemas de información vinculados a la vigilancia en Salud Pública (VSP).
La Red Estatal de Vigilancia de la Salud Pública (16) contempla la creación de un Sistema de Vigilancia en salud ambiental, actualmente en consulta pública, cuyo objetivo principal es armonizar la vigilancia de los riesgos ambientales tanto a nivel autonómico como estatal e internacional. Esta iniciativa se enmarca en el PESMA, que establece medidas para reducir el impacto de los principales factores ambientales en la salud y forma parte de la Estrategia de Salud Pública (17).
La epidemiología ambiental tiene como objetivos inferir la relación entre la exposición y sus efectos en la salud humana, identificando las causas ambientales de las enfermedades, como por ejemplo los contaminantes del aire y del agua, contaminantes de los alimentos o las características del entorno construido en las poblaciones, entre muchos otros (10).
La modernización de los sistemas de información vinculados a la VSP facilita la disponibilidad y la oportunidad de los datos, para el SNS y cada comunidad autónoma, tanto los que proceden del entorno sanitario como los no sanitarios, y así hacer accesibles los resultados de la VSP para la toma de decisiones en planificación y gestión sanitaria, así como en el diseño de intervenciones de salud, estableciendo mecanismos de coordinación entre los órganos titulares de Salud Pública y los sistemas asistenciales de cada comunidad autónoma (18).
Conseguir una buena coordinación entre Salud Pública y asistencia sanitaria es necesario y urgente (19). Conseguirla entre Salud Pública y APS es imprescindible para la vigilancia y control de riesgos (enfermedades reemergentes, alimentos y medioambiente), para consensuar el catálogo de prestaciones y aquellos programas que se considere que deben ser unitarios en el ámbito estatal, para trasvasar experiencias, para lograr la unificación de indicadores que permitan comparar y así evaluar distintas alternativas, para buscar solución a problemas comunes, para compartir servicios, para lograr mensajes sanitarios que se potencien y para salir fortalecidos de cualquier situación de crisis.
Funciones esenciales en Sanidad Ambiental
El 24% de las muertes mundiales se debe a riesgos ambientales modificables. Esto significa que casi una de cada cuatro muertes mundiales está relacionada con las condiciones ambientales (20).
Las instituciones de Salud Pública son de carácter interdisciplinar, por lo que deberían tener bien definidas las competencias de sus profesionales, tanto las transversales, comunes a todos, como las específicas de cada ámbito de actuación, así como los protocolos de actuación para desarrollar dichas competencias.
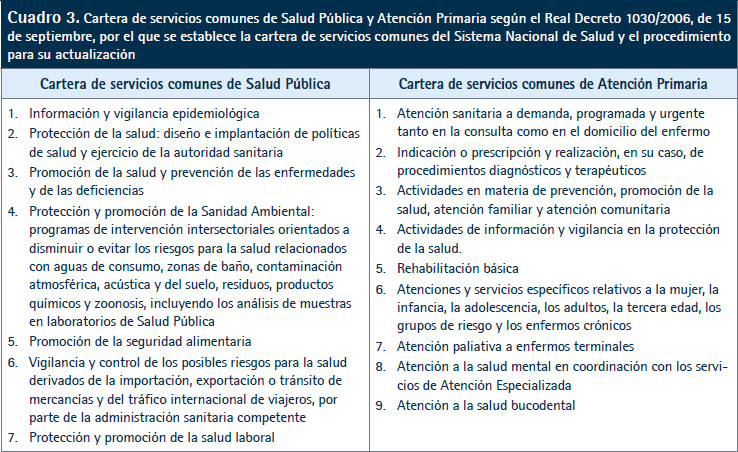
En España, las prestaciones de Salud Pública se ejercen con un carácter de integralidad, a partir de las estructuras de Salud Pública de las administraciones (21) y de la infraestructura de APS del SNS. La cartera de servicios de APS incluye los programas de Salud Pública cuya ejecución se realiza mediante acciones que se aplican de forma individual por los profesionales de ese ámbito asistencial.
Para hacer efectiva esta prestación, la cartera de servicios de Salud Pública tiene una doble orientación (21) (Cuadro 3):
• Orientada al diseño e implantación de políticas de salud, que engloba las siguientes funciones de Salud Pública: valoración del estado de la salud de la población mediante el análisis de la información obtenida a través de los sistemas de información sanitaria y la vigilancia; desarrollo de políticas de salud; seguimiento y evaluación de riesgos para la salud; y la verificación, control e intervención en ejercicio de la autoridad sanitaria.
• Orientada directamente al ciudadano: definición de programas para la protección de riesgos para la salud, promoción de la salud y prevención de enfermedades, deficiencias y lesiones. El ámbito de ejecución de estos programas es definido por el Ministerio de Sanidad y las comunidades autónomas en función de sus competencias, modelos organizativos y recursos. Comprende:
– Programas intersectoriales, en los que los servicios prestados se agrupan en actuaciones sobre estilos de vida y otros determinantes del entorno que comportan un riesgo para la salud.
– Programas transversales, en los que los servicios prestados se agrupan en programas y actividades en las distintas etapas de la vida, programas y actuaciones sobre enfermedades transmisibles, no transmisibles, lesiones y accidentes, o programas para grupos de población con especiales necesidades.
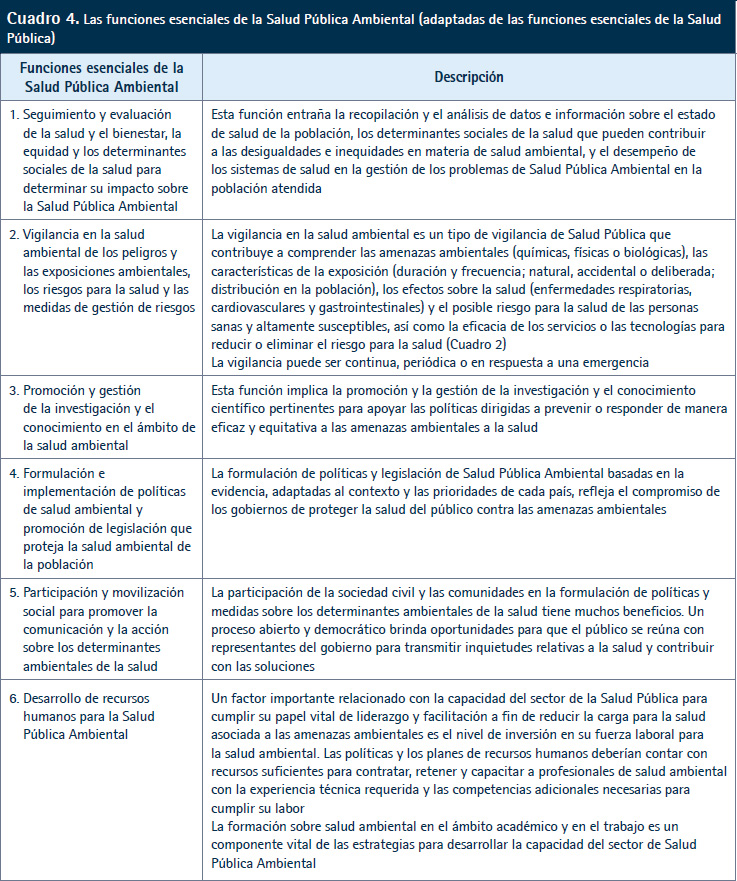
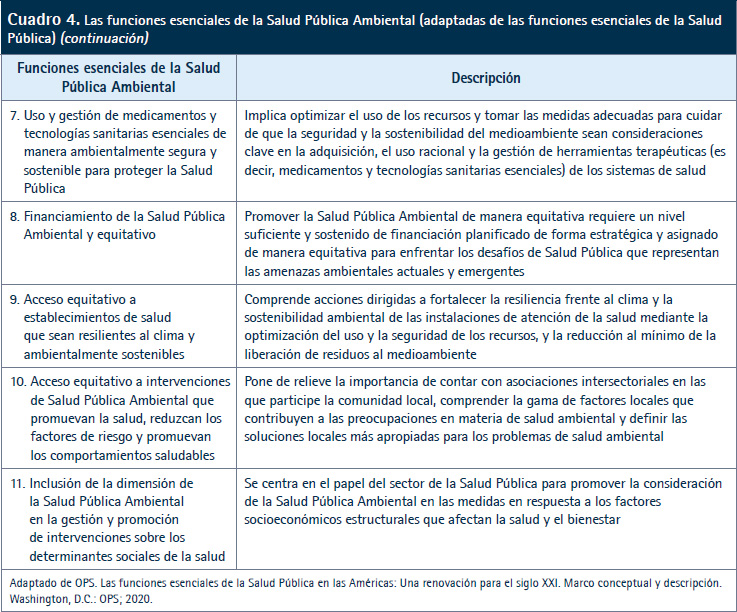
En el 2020, la Organización Panamericana de la Salud (OPS) actualizó su marco de funciones esenciales en Salud Pública (FESP) publicado originalmente en el 2002 en respuesta a la necesidad de considerar en términos más amplios la práctica de Salud Pública en el siglo XXI (23).
El marco de las funciones esenciales en Salud Pública Ambiental (FESPA), derivado del marco de las FESP, describe las funciones esenciales del sector de la Salud Pública para abordar los determinantes ambientales de la salud (24). Cada FESPA se alinea con su respectiva FESP y todas son pertinentes para la Salud Pública Ambiental. La implementación efectiva requiere mecanismos de coordinación y colaboración entre actores del sector de la salud y otros (Cuadro 4).
Para reducir la carga de enfermedad y la inequidad en la salud atribuible a determinantes ambientales de la salud es necesaria la cooperación técnica entre las estructuras de APS y Sanidad Ambiental, haciendo hincapié en la calidad del aire, la seguridad de las sustancias químicas, factores asociados con el clima y el agua, el saneamiento y la higiene, priorizando las poblaciones que viven en situación de vulnerabilidad.
Revitalizar y fortalecer las FESP son condiciones necesarias para garantizar el derecho a la salud. Los procesos de transformación de los sistemas de salud se han centrado excesivamente en la cobertura del aseguramiento de servicios de salud, y han dedicado escasa atención a la necesidad de fortalecer la Salud Pública.
Uno de los retos pendientes es transformar la idea tradicional de que el sistema de salud se limita a prestar servicios. Dicha idea reconoce en menor medida la interacción que existe, o debería existir, entre el sistema y el resto de las actividades de Salud Pública. Dicha concepción refleja la estructura actual de la mayoría de los sistemas de salud, que separa las estructuras institucionales de servicios de salud colectivos y las de atención a la salud individual. Esto contribuye considerablemente a la fragmentación de los sistemas y al deterioro o descuido de la Salud Pública (25).
En la actualidad, las acciones y las funciones de Salud Pública, por lo general, se gestionan desde diferentes órganos de la Administración Pública que operan bajo estructuras institucionales fragmentadas. A menudo las distintas intervenciones y programas de Salud Pública están desvinculados de los servicios de atención medica individual. Al mismo tiempo, numerosas políticas de Salud Pública siguen siendo verticales, con su foco exclusivo en enfermedades específicas, y no están bien coordinadas con otros campos sociales relacionados, lo que limita su impacto en la salud de la población. Estas deficiencias reflejan las dificultades que tienen las autoridades de salud para actuar de manera consistente con una interpretación integrada de sus funciones.
Existe una clara superposición entre las FESP y las funciones de los sistemas de salud que favorece un enfoque integrado e intersectorial para responder a la complejidad creciente de los problemas actuales y emergentes de Salud Pública. Para ello es necesario promover que dicho enfoque se integre en la planificación de actividades en los sistemas de salud e incorporar las FESP a los procesos de fortalecimiento de dichos sistemas. Es fundamental desarrollar planes y políticas integrales que promuevan la colaboración con la comunidad y las diferentes agencias dentro y fuera del sector salud, reduciendo así la fragmentación institucional. Dicho abordaje requiere también que las autoridades de salud asuman su responsabilidad de asegurar que los servicios de salud cumplan con sus responsabilidades de Salud Pública y dirigir los proveedores y compradores de servicios de salud para involucrarlos más plenamente en la salud colectiva. Asimismo, es necesario garantizar el acceso a los servicios de atención que prioricen la promoción de la salud y la prevención de la enfermedad.
Para muchas decisiones de política sanitaria relativas a la prevención y la intervención, es importante saber qué factores de riesgo son los más importantes para la salud de la población, de modo que los recursos disponibles puedan gastarse de la manera más eficiente para mejorar la salud de poblaciones enteras. Para ello, es necesario cuantificar de forma exhaustiva y comparable la carga causada por las enfermedades y lesiones que pueden atribuirse a factores de riesgo conocidos (26).
Esto requiere una integración del conocimiento sobre la peligrosidad de un factor de riesgo (que generalmente se evalúa como el riesgo relativo de una combinación específica de enfermedad y factor de riesgo) y la frecuencia y nivel de exposición (cuántas personas en una población están expuestas a qué cantidades del factor de riesgo).
Conclusiones
La Sanidad Ambiental como ámbito de actuación de la Salud Pública, con componentes científicos, políticos, sociales, económicos o éticos, se hace cada vez un fenómeno más complejo, acrecentado con las responsabilidades contraídas con la protección de la Salud Pública como una de las prestaciones básicas del sistema sanitario pero diferenciada de las prestaciones en protección de la salud. Es fundamental lograr una identidad propia en la Sanidad Pública, analizando la coherencia de los objetivos y su base científica.
Para ello es indispensable fortalecer un recurso profesional específico en Sanidad Ambiental ampliando su tradicional campo de acción, como la planificación y evaluación de programas hacia el manejo de otros instrumentos y líneas de trabajo más novedosas como estudios impacto ambiental en salud, redes de vigilancia a tiempo real, acreditación profesional, comisiones técnicas o sistemas de información relacionales y multidimensionales, sin olvidarnos de una necesaria y simbiótica coordinación con las estructuras de la asistencia sanitaria.
Por ello, es necesario avanzar en la profesionalización de la Salud Pública, en la formación reglada y en las competencias necesarias para su ejercicio, impulsar la creación de una especialidad de Salud Pública y sus respectivas áreas de capacitación específica (Sanidad Ambiental) para profesionales con titulaciones diversas puede contribuir a alcanzar un protagonismo en consonancia con las restantes prestaciones del sistema sanitario público; elaborar un mapa de competencias en salud ambiental; desarrollar líneas de trabajo estables para la difusión y comunicación de los resultados; impulsar la multidisciplinariedad; e implicar a todos los profesionales en un modelo de gestión y reforma de la Salud Pública adecuado y adaptado a las circunstancias actuales, haciendo que la toma de decisiones sean comprensibles y aceptadas por todos (27).
Una sensata cooperación entre la APS y la Salud Pública puede contribuir positivamente a mejorar el enfoque estratégico de la primera, su contribución a la salud individual y poblacional y a la reorientación global de un sistema sanitario centrado en la enfermedad y la tecnología y muy poco o nada en la calidad de vida y en los cuidados (28).
Conflictos de intereses
Ninguno.
Financiación
Ninguna.
Bibliografía
1. Lalonde M. A new perspective on the health of Canadians [internet]. Ottawa, ON: Minister of Supply and Services Canada; 1981. [citado 16 sep 2024]. Disponible en: http://www.phac-aspc.gc.ca/ph-sp/pdf/perspect-eng.pdf
2. World Health Organization (WHO) & United Nations Children’s Fund (UNICEF). A vision for primary health care in the 21st century: towards universal health coverage and the Sustainable Development Goals. WHO [internet] 2018 [citado 16 sep 2024]. Disponible en: https://iris.who.int/handle/10665/328065
3. Satue_de_Velasco E. El ecosistema de la atención primaria [internet]. Madrid: SESPAS; 2023. [citado 16 sep 2024]. Disponible en: https:// sespas.es/wp-content/uploads/2023/09/monografia-ecosistema-atencion-primaria.pdf
4. Ley 33/2011, de 4 de octubre, General de Salud Pública. Boletín Oficial del Estado (BOE) [internet] núm. 240 de 5 de octubre de 2011. [citado 16 sep 2024]. Disponible en: https://www.boe.es/buscar/act.php?id=BOE-A-2011-15623
5. Real Decreto 1030/2006, de 15 de septiembre, por el que se establece la cartera de servicios comunes del Sistema Nacional de Salud y el procedimiento para su actualización. Boletín Oficial del Estado (BOE) [internet] núm. 222, de 16 de septiembre de 2006. [citado 16 sep 2024]. Disponible en: https://www.boe.es/buscar/act.php?id=BOE-A-2006-16212
6. Estadísticas Sanitarias Mundiales 2020: monitoreando la salud para los ODS, objetivo de desarrollo sostenible [World health statistics 2020: monitoring health for the SDGs, sustainable development goals] [internet]. Ginebra: Organización Mundial de la Salud; 2020. [citado 16 sep 2024]. Disponible en: https://iris.who.int/bitstream/handle/10665/338072/9789240011953-spa.pdf?sequence=1
7. Orden SCO/1980/2005, de 6 de junio, del Ministerio de Sanidad y Consumo por la que se aprueba y publica el programa formativo de la especialidad de Medicina Preventiva y Salud Pública. Boletín Oficial del Estado (BOE) [internet] núm. 152, de 27 de junio de 2005. [citado 16 sep 2024]. Disponible en: https://www.boe.es/buscar/doc.php?id=BOE-A-2005-10944
8. Organización Mundial de la Salud (OMS). Una Sola Salud [internet]. Ginebra: OMS; 2023. [citado 16 sep 2024]. Disponible en: https://www.who.int/es/news-room/fact-sheets/detail/one-health#:~:text=%C2%ABUna%20sola%20salud%C2%BB%20es%20un%20enfoque%20integral%20y%20unificador%20cuyo,vigilancia%20y%20control%20de%20enfermedades.
9. Ministerio de Sanidad. Plan Estratégico de Salud y Medioambiente 2022-2026 [internet]. Madrid: Ministerio de Sanidad; 2022. [citado 16 sep 2024]. Disponible en: https://www.sanidad.gob.es/ciudadanos/pesma/docs/241121_PESMA.pdf
10. Organización Mundial de la Salud (OMS). Preventing disease through healthy environments: a global assessment of the burden of disease from environmental risks [internet]. Ginebra: OMS; 2018. [citado 16 sep 2024]. Disponible en: https://www.who.int/publications/i/ item/9789241565196
11. Organización Mundial de la Salud (OMS). Salud ambiental [internet]. Ginebra: OMS. [citado 16 sep 2024]. Disponible en: https://www.who.int/topics/environmental_health/es/
12. Ministerio de Sanidad. Plan de Acción de Atención Primaria y Comunitaria 2022-2023. [internet]. Madrid: Ministerio de Sanidad; 2021. [citado 16 sep 2024]. Disponible en: https://www.sanidad.gob.es/areas/calidadAsistencial/estrategias/atencionPrimaria/docs/Plan_de_Accion_ de_Atencion_Primaria.pdf
13. Ordóñez Iriarte JM, Gea Caballero V. Salud ambiental y Atención Primaria: una sinergia necesaria. Revista de Salud ambiental [internet] 2023 [citado 16 sep 2024]; 23(1):4-5. Disponible en: https://ojs.diffundit.com/index.php/rsa/article/view/1512
14. Ordóñez de Torre M. La coordinación en Salud Pública II. Revista de Administración Sanitaria Siglo XXI [internet] 2008 [citado 16 sep 2024]; 6(1):89-93. Disponible en: https://www.elsevier.es/es-revista-revista-administracion-sanitaria-siglo-xxi-261-articulo-la-coordinacion-salud- publica-ii-13117784
15. Gérvas J, Andreu Segura B. Cooperación entre Salud Pública y atención clínica en un contexto de cambio de la utilización del sistema sanitario. Revista de Atención Primaria 2007; 39(6):319-22. doi: https://doi.org/10.1157/13106288
16. Real Decreto 568/2024, de 18 de junio, por el que se crea la Red Estatal de Vigilancia en Salud Pública. Boletín Oficial del Estado (BOE) [internet] núm. 148, de 19 de junio de 2024. [citado 16 sep 2024]. Disponible en: https://www.boe.es/diario_boe/txt.php?id=BOE-A-2024-12379
17. Estrategia de Salud Pública 2022 [internet]. Madrid: Ministerio de Sanidad: 2022. [citado 16 sep 2024]. Disponible en: https://www.sanidad.gob.es/organizacion/planesEstrategias/saludPublica/docs/Estrategia_de_Salud_Publica_2022.pdf
18. Ministerio de Sanidad. Declaración de Zaragoza sobre vigilancia en Salud Pública [internet]. Madrid: Ministerio de Sanidad; 2022. [citado 16 sep 2024]. Disponible en: https://www.lamoncloa.gob.es/serviciosdeprensa/notasprensa/sanidad14/Documents/2022/100322-declaracion_ zaragoza.pdf
19. Medina González-Redondo R. La coordinación en Salud Pública I. Revista de Administración Sanitaria Siglo XXI [internet] 2008 [citado 16 sep 2024]; 6(1). Disponible en: https://www.elsevier.es/es-revista-revista-administracion-sanitaria-siglo-xxi-261-articulo-la-coordinacion- salud-publica-i-13117783
20. Wordl Health Organization (WHO). Environmental health [internet]. Geneva: WHO; 2024. [citado 16 sep 2024]. Disponible en: https://www.who.int/health-topics/environmental-health#tab=tab_2
21. Benavides FG, Llimós M, Segura A. La profesión de la Salud Pública, y sus profesionales [internet]. Zaragoza: SESPAS; 2023. [citado 16 sep 2024]. Disponible en: https://sespas.es/wp-content/uploads/2023/05/SESPAS-Libro-Blanco-profesion-salud-publica-vf.pdf
22. Anexo I del Real Decreto 1030/2006, de 15 de septiembre, por el que se establece la cartera de servicios comunes del Sistema Nacional de Salud y el procedimiento para su actualización. Boletín Oficial del Estado (BOE) [internet] núm. 222, de 16 de septiembre de 2006. [citado 16 sep 2024]. Disponible en: ttps://www.boe.es/buscar/act.php?id=BOE-A-2006-16212
23. Organización Panamericana de la Salud (OPS). La Salud Pública en las Américas: nuevos conceptos, análisis del desempeño y bases para la acción [internet]. Washington, D.C.: OPS; 2002. [citado 16 sep 2024]. Disponible en: https://iris.paho.org/bitstream/handle/10665.2/42858/9275315892_spa.pdf?sequence=1&isAllowed=y
24. Organización Panamericana de la Salud (OPS). Las funciones esenciales de la Salud Pública Ambiental. Un marco para poner en marcha la Agenda de las Américas sobre salud, medioambiente y cambio climático 2021-2030 [internet]. OPS/CDE/CE/22-000. [citado 16 sep 2024]. Disponible en: https://iris.paho.org/bitstream/handle/10665.2/55703/OPSCDECE220003_spa.pdf
25. Organización Panamericana de la Salud (OPS). Salud Universal en el Siglo XXI: 40 años de Alma-Ata. Informe de la Comisión de Alto Nivel [internet]. Washington, D.C.: OPS; 2019. [citado 16 sep 2024]. Disponible en: https://www.paho.org/es/documentos/salud-universal-siglo- xxi-40-anos-alma-ata-informe-comision-alto-nivel-edicion-revisada
26. World Health Organization (WHO). Salud ambiental: Estimaciones de la carga atribuible de morbilidad debida a un factor de riesgo [internet]. Geneva: WHO; 2020. [citado 16 sep 2024]. Disponible en: https://www.who.int/news-room/questions-and-answers/item/environmental- health-estimations-of-attributable-burden-of-disease-due-to-a-risk-factor
27. Ferreras Iglesia JA. El futuro de la Sanidad Ambiental en Andalucía: oportunidades de mejora. Rev. Salud ambiental [internet] 2008 [citado 16 sep 2024]; 8(2):89-95. Disponible en: https://dialnet.unirioja.es/servlet/articulo?codigo=5805833
28. Andreu Segura, B. El sistema sanitario, la Atención Primaria y la Salud Pública. Rev Aten Primaria 2018; 50(7):388-9. 2018. Doi: https://doi.org.10.1016/j.aprim.2018.01.001