Cómo citar este artículo:
Jorge Araujo P, Quevedo Elvira D, García García A, Montesdeoca Gutiérrez RN, Santana Ruiz D, Rodríguez Díaz MD. El Diabetes Knowlegde Questionnaire (DKQ-24) como instrumento de medida del conocimiento de la diabetes: una revisión narrativa. RIdEC 2024; 17(1):53-69.
Fecha de recepción: 20 de febrero de 2024.
Fecha de aceptación: 18 de mayo de 2024.
Autores
1 Pedro Jorge Araujo
2 Dara Quevedo Elvira
3 Azahara García García
4 Rita Nieves Montesdeoca Gutiérrez
5 Dácil Santana Ruiz
6 Mª Desirée Rodríguez Díaz
- Enfermero. Centro de Salud Cueva Torres. Las Palmas (España)
- Enfermera. Centro de Salud Cueva Torres. Las Palmas (España)
- Gerencia de Atención Primaria. Área de Salud de Gran Canaria. España
- Enfermera. Centro de Salud Cueva Torres. Las Palmas (España)
- Psicóloga. Grupo Envera. Gran Canaria (España)
- Enfermera. Centro de Salud Cueva Torres. Las Palmas (España)
E-mail: Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
Resumen
Introducción: entre las causas de muerte específicas por enfermedades crónicas no transmisibles se encuentra la diabetes mellitus, cuya forma más frecuente es la tipo 2, que por sí sola representa un 3% de la mortalidad mundial total.
Objetivo: recopilar en un único documento los estudios en los que se utilizó como método de recogida de datos el Diabetes Knowledge Questionnaire (DKQ-24).
Material y métodos: revisión narrativa en cinco bases de datos electrónicas (PubMed/Medline, Web of Science, Science- Diect, Cochrane Library y Scopus) en enero de 2024.
Resultados: de un total de 62 registros localizados, se seleccionaron 37 estudios para esta revisión según criterios de inclusión/exclusión. La mayoría de estos trabajos son artículos de revistas científicas que han sido publicados en inglés en el año 2020 y que proceden de EE.UU. Los mismos se corresponden con estudios descriptivos transversales en pacientes con diabetes tipo 2. Aparte de haber utilizado el DKQ-24, estos también han usado otros instrumentos y medidas, dentro de las que destacan la Summary of Diabetes Self-Care Activities (SDSCA) y los niveles de HbA1c en sangre, respectivamente.
Conclusión: esta es la primera revisión que se centra en analizar los estudios en los que se ha usado el Diabetes Knowledge Questionnaire (DKQ-24).
Palabras clave: diabetes mellitus; conocimiento; revisión; encuestas y cuestionarios; bases de datos bibliográficas.
Abstract
The Diabetes Knowledge Questionnaire (DKQ-24) as an instrument for measuring the knowledge on diabetes: A narrative review.
Introduction: diabetes mellitus is one of the specific causes of death by chronic non-communicable diseases; its most frequent form is Type 2, which represents 3% of the overall global mortality by itself..
Objective: to collect in one single document those studies where the Diabetes Knowledge Questionnaire (DKQ-24) was used as data collection method.
Material and Methods: a narrative review in five electronic databases (PubMed/Medline, Web of Science, ScienceDirect, Cochrane Library and Scopus) in January 2024.
Results: out of 62 records located, 37 studies were selected for this review according to inclusion/ exclusion criteria. The majority of these studies were articles from scientific journals that had been published in English during 2020 and originated in the United States: descriptive cross-sectional studies on patients with Type 2 diabetes. Besides the DKQ-24, other instruments and measurements were also used, including the Summary of Diabetes Self-Care Activities (SDSCA) and the HbA1c levels in blood, respectively.
Conclusion: this is the first review focused on analysing the studies where the Diabetes Knowledge Questionnaire (DKQ- 24) was used.
Key words: diabetes mellitus; knowledge; review; surveys and questionnaires; bibliographic databases.
Introducción
Una de las principales preocupaciones en todo el mundo es el aumento de las denominadas enfermedades crónicas no transmisibles (ECNT). Durante el año 2016, de los 57 millones de muertes ocurridas en el mundo, un 71% (41 millones) fueron causadas por las ECNT (1), alcanzando estas un 17% en la región de Europa (2). Por su parte, en los países de bajos y medianos ingresos se presentan las tasas más altas de mortalidad de personas menores de 70 años, llegando incluso a doblar la cantidad de muertes en comparación a los países de altos ingresos (21% y 23%, respectivamente, versus 12%) (3). Es destacable el hecho de que, independientemente de la zona geográfica de procedencia, la probabilidad de morir por una ECNT es mayor en los hombres (2).
Según la Federación Internacional de la Diabetes (2015) (4), en relación con las causas de muerte específicas por ECNT, una de las más relevantes es la diabetes mellitus (DM), cuya forma más frecuente es la DM tipo 2 (DM2), y que por sí sola representa un 3% de la mortalidad mundial total (1). En el año 2017, la prevalencia de personas con diabetes entre 20-79 años ascendió a un 8,8%, estimándose que para el año 2045 aumentará hasta un 9,9% (5).
Según la Organización Mundial de la Salud (OMS) (6), la DM es una enfermedad metabólica crónica caracterizada por niveles elevados de glucosa en sangre (o azúcar en sangre), lo que con el tiempo provoca daños graves en el corazón, los vasos sanguíneos, los ojos, los riñones y los nervios. La DM2, la más común, generalmente en adultos, ocurre cuando el cuerpo se vuelve resistente a la insulina o no produce suficiente insulina. En las últimas tres décadas, la prevalencia de este tipo de diabetes ha aumentado dramáticamente en países de todos los niveles de ingresos. En el año 1980 existían 108 millones de personas con diabetes y ha aumentado a 422 millones de adultos en el año 2014. El porcentaje de personas con diabetes ha pasado de un 4,7% a un 8,5% (7).
La prevalencia de la diabetes en España ha alcanzado el 14,8%. Afecta a uno de cada siete adultos y es la segunda tasa más alta de Europa. Casi un tercio (30,3%) de las personas que viven con diabetes en España no está diagnosticado. Globalmente, el 90% de las personas con diabetes presenta una DM2. Entre los principales factores que contribuyen a ello se encuentran la urbanización, el envejecimiento de la población, la disminución de los niveles de actividad física y el aumento de los niveles de sobrepeso y obesidad (8).
El conocimiento sobre la diabetes está asociado con la salud, incluidos los niveles más bajos de HbA1c (hemoglobina glicosilada) (9). La educación del paciente con diabetes es uno de los aspectos más importantes del tratamiento y pretende conseguir la implicación del paciente para su autocuidado. De hecho, una reciente revisión (10) encontró que las personas que viven con una enfermedad no transmisible tenían conocimientos de salud inadecuados. Debido a ello, se pone de manifiesto la necesidad de fomentar la educación al paciente con enfermedades crónicas, para lo que se requiere la participación de un equipo sanitario multidisciplinar, en el que los profesionales de enfermería adquieren un papel fundamental promoviendo intervenciones educativas y programas de salud relativos a la prevención y el tratamiento de las mismas (11).
Entre los diferentes instrumentos específicos para medir los conocimientos relacionados con la diabetes destaca el Diabetes Knowledge Questionnaire (DKQ-24). Se trata de un instrumento creado y validado en el año 2001 para ser administrado tanto a hablantes de inglés como español. Esta herramienta alcanzó un coeficiente de confiabilidad de 0,78 (lo que indica consistencia interna) y mostró sensibilidad a la intervención (lo que sugiere una validación de constructo) (12).
En cuanto a los antecedentes de este trabajo, se han llevado a cabo diversas revisiones (10,13-17); sin embargo, tan solo tres de ellos han analizado instrumentos usados en DM2 (concretamente, la alfabetización sanitaria y la calidad de vida relacionada con la salud). Hasta donde se sabe, ninguna revisión se ha centrado específicamente en analizar el DKQ-24.
Esta es una herramienta confiable y válida que es relativamente fácil de administrar (12).
Por tanto, el objetivo de esta investigación ha sido revisar el contenido y las principales características de los estudios en los que se empleó como método de recogida de datos el DKQ-24, con el propósito de sintetizar los mismos en un único documento que pueda servir de ayuda a profesionales sanitarios e investigadores interesados en la utilización en sus futuros trabajos de investigación de este instrumento como medida del conocimiento en diabetes.
Material y métodos
Tipo de estudio
Revisión narrativa de la literatura. Con esta se pretende responder a las siguientes cuestiones: ¿en qué tipo de estudios realizados hasta el momento se ha usado como método de recogida de datos el DKQ-24?; ¿en qué tipo de poblaciones de los diferentes estudios llevados a cabo se ha utilizado como método de recogida de datos el DKQ-24?; ¿en qué años desde la creación del DKQ-24 (año 2001) se han efectuado los estudios en los que se ha empleado este como método de recogida de datos?; ¿en qué países han sido publicados los diferentes estudios en los que se ha utilizado como método de recogida de datos el DKQ-24?; ¿en los diversos estudios el DKQ-24 se ha usado solo o en combinación con otros instrumentos?; ¿en los diferentes trabajos en los que se ha utilizado el DKQ-24 también se han usado otras medidas (p. ej.: clínicas, antropométricas, perfil lipídico, etc.)?
Fuentes de información y estrategia de búsqueda
Se localizaron estudios realizados hasta la fecha (año 2023), sin restricción de idioma, utilizando cinco bases de datos electrónicas: PubMed/Medline, Web of Science, ScienceDiect, Cochrane Library y Scopus.
Como término de búsqueda se empleó DKQ-24 en todas las bases de datos que se consultaron. Conviene aclarar que no se usó en la búsqueda Diabetes Knowledge Questionnaire, ya que esto hubiera mostrado estudios con cuestionarios u otros instrumentos de conocimientos en diabetes distintos al DKQ-24, y esto no era el objetivo de este trabajo.
No fue necesario aplicar filtros ni combinar los términos con los operadores booleanos.
Criterios de inclusión y de exclusión
Se incluyeron estudios que hubieran validado o usado el DKQ-24 solo o en combinación con otros cuestionarios o instrumentos. Se integraron estudios descriptivos transversales, estudios descriptivos analítico/correlacionales, estudios de cohortes, estudios de casos y controles, estudios de intervención, ensayos clínicos, estudios cuasiexperimentales, protocolos de ensayos clínicos con datos iniciales, y resúmenes/pósteres de ponencias o congresos con datos suficientes y explícitos sobre el DKQ-24.
Se excluyeron las revisiones bibliográficas, narrativas y sistemáticas, protocolos o registros de ensayos clínicos sin datos iniciales y resúmenes/pósteres de ponencias o congresos sin datos suficientes acerca del DKQ-24.
Proceso de extracción de los datos
Cuatro autores de la revisión, de manera independiente, localizaron en las cinco bases de datos mencionadas los estudios según criterios de inclusión/exclusión, y posteriormente se reunieron para organizar y determinar cuáles de ellos serían finalmente incluidos en la presente revisión. En el caso de que surgiera cualquier discordancia con algunos de los artículos encontrados, esta se resolvía por el sistema de votación, de tal manera que finalmente se incluía el artículo que tuviera más votos. En caso de empate, se acudía a un quinto autor, quien decía su inclusión o exclusión final. Posteriormente, los otros dos autores con ayuda de una hoja de cálculo de Excel crearon una matriz de registro en la que volcaron las principales características de los distintos estudios que finalmente fueron seleccionados para su inclusión en la revisión. Estas características fueron: autor/es, año, título, objetivo, tipo de estudio, población, otros instrumentos aparte del DKQ-24, otras mediciones (p. ej.: HbA1c, peso, índice de masa corporal, presión arterial, etc.), principales resultados, conclusiones, tipo de documento, idioma y base de datos en el que se halló dicho estudio.
Resultados
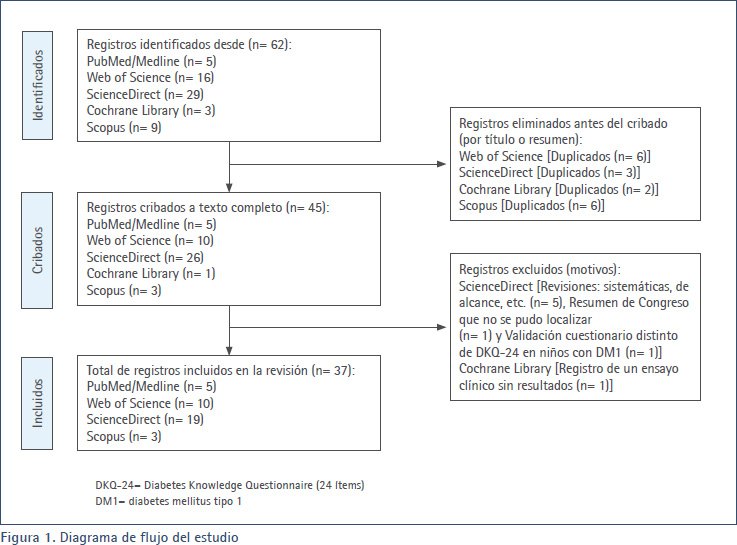
Se identificaron un total de 62 registros a partir de las cinco bases de datos electrónicas consultadas. Después de eliminar 17 duplicados tras haber revisado los títulos o resúmenes, se disponía de 45 registros que fueron sometidos a cribado a texto completo, de los que se descartaron ocho registros. Finalmente, se incluyeron un total de 37 estudios que cumplían los criterios de selección prefijados en un principio cuando se comenzó la revisión (Figura 1).
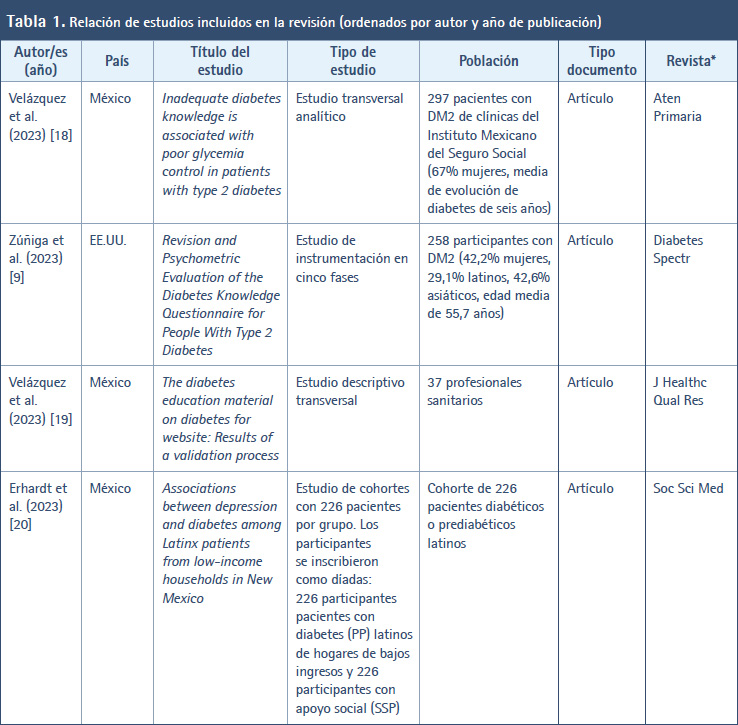
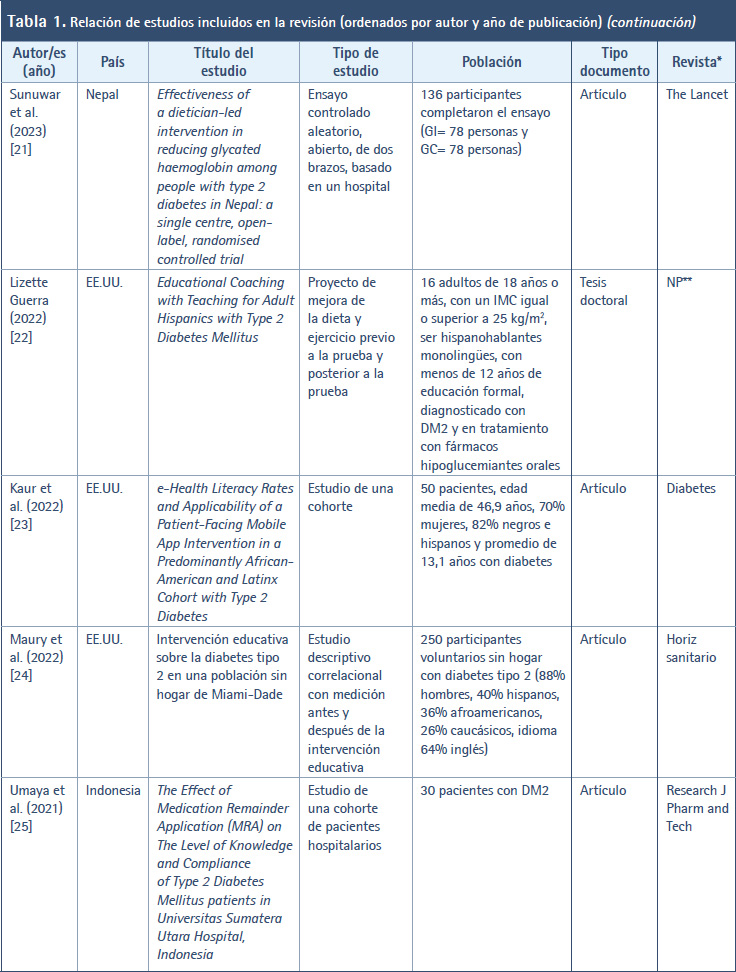
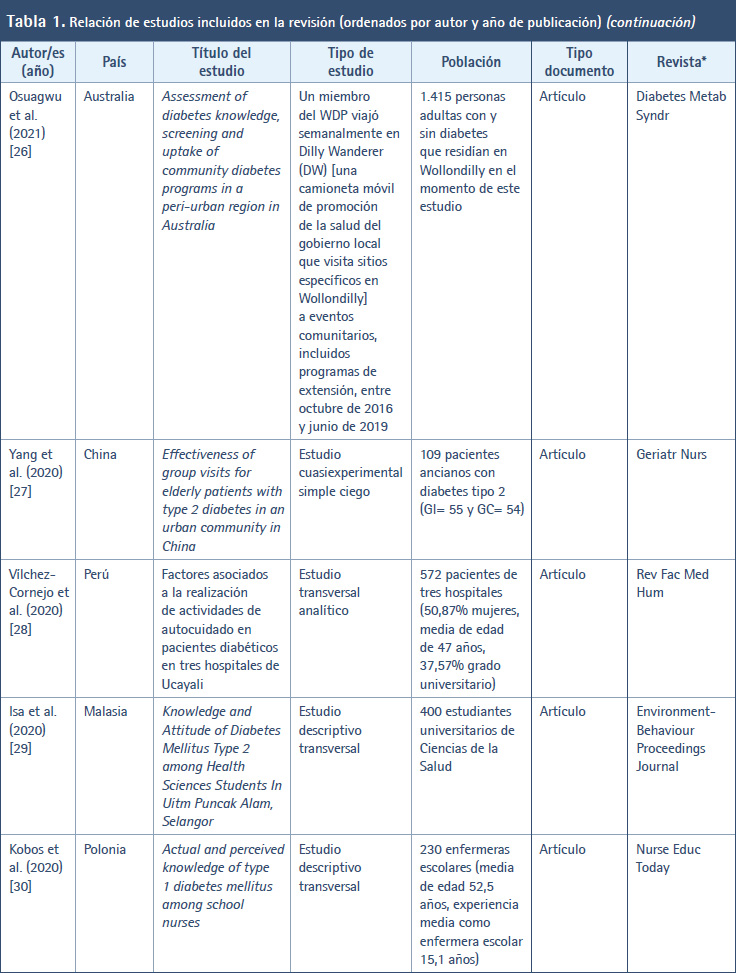
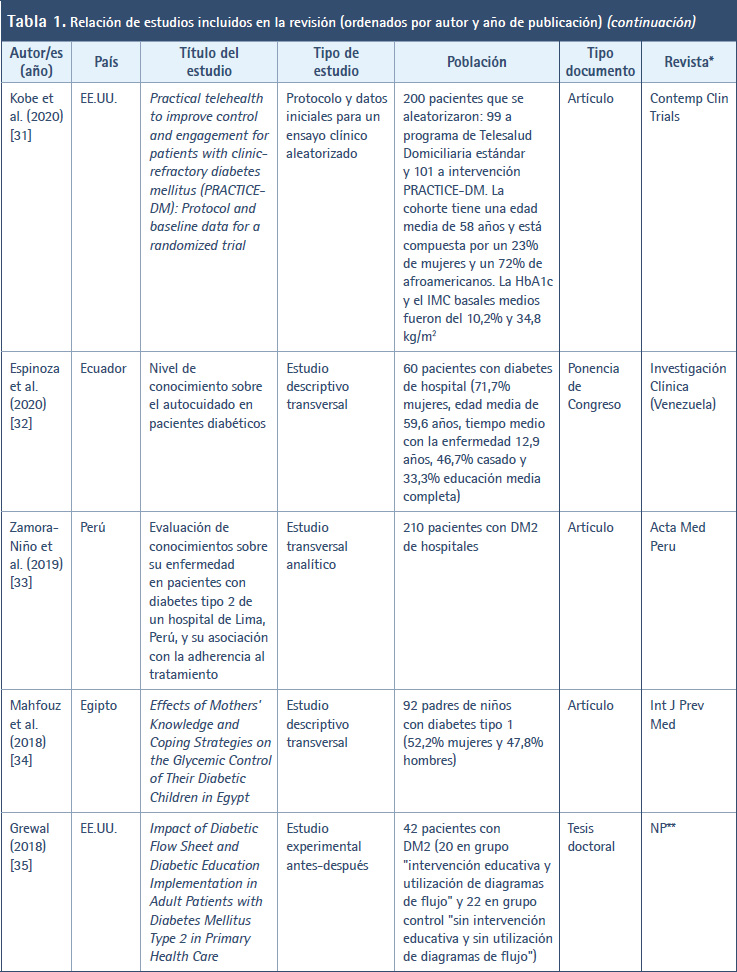
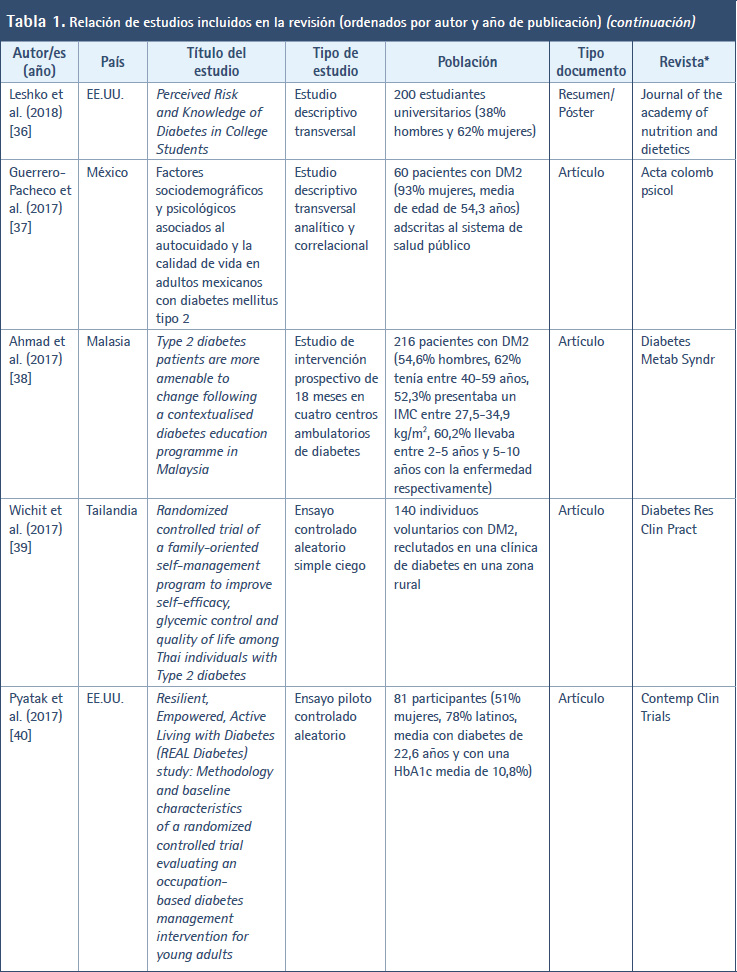
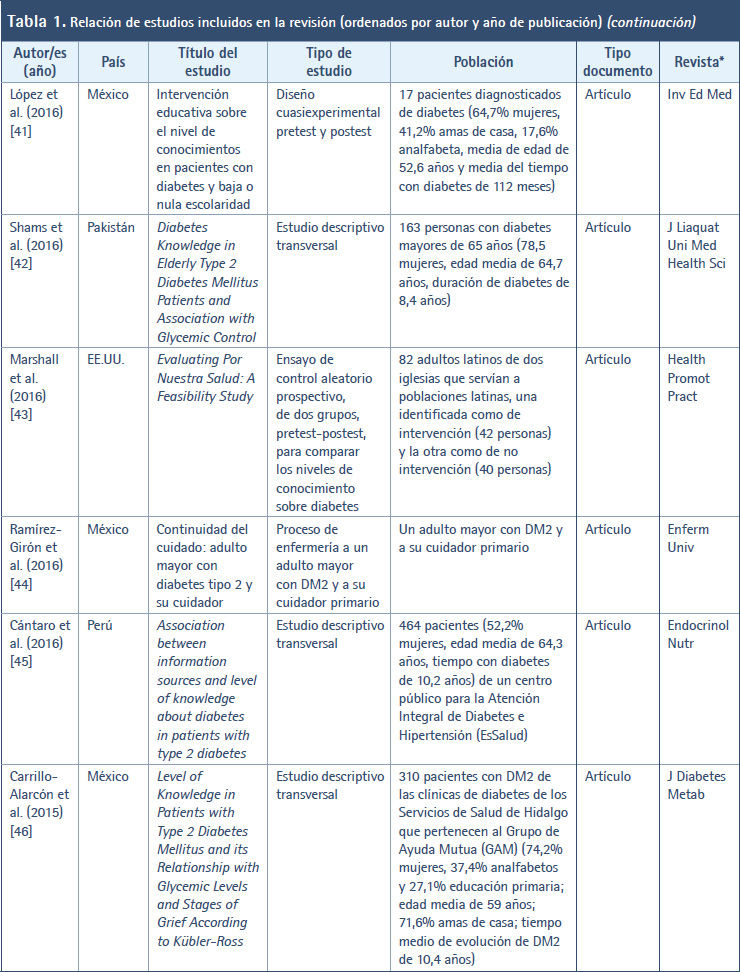
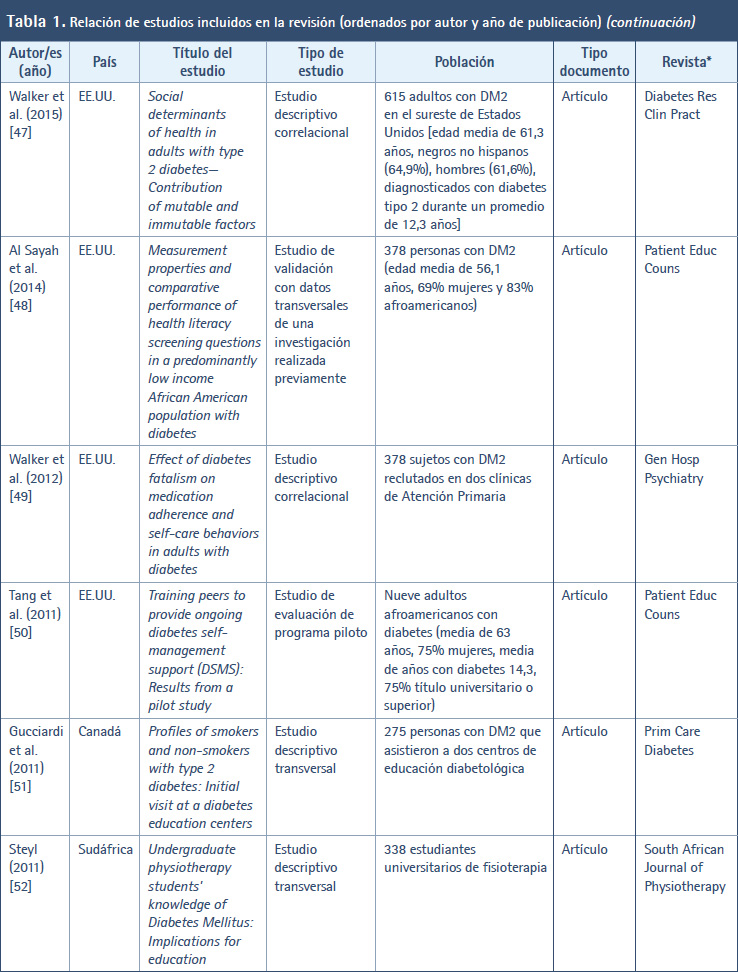
En la Tabla 1 se muestran los estudios incluidos en esta revisión ordenados por autor/es y año de publicación. Así, en cuanto al año de publicación de los diferentes estudios, el periodo abarca desde el año 2001 (cuando se creó y validó el DKQ-24) hasta la actualidad (año 2023). Durante este tiempo, en el año 2023 se publicaron cinco artículos (9,17-20) al igual que 2016 (40-44), en 2017 se publicaron cuatro artículos (36-39); y el año más prolífico fue 2020 con un total de seis artículos (26-31). En el resto de años se publicaron tres, dos o un artículo. En relación con el país donde se llevaron a cabo los trabajos, destacan EE.UU. (14 artículos) (9,21-23,30,34,35,39,42,46-49,52), México (siete artículos) (17-19,36,40,43,45), Perú (tres artículos) (27,32,44) y Malasia (dos artículos) (28,37). En el resto se trata de un artículo por cada país. Con respecto a la revista en donde se publicaron los estudios, destacan cuatro revistas: Diabetes & Metabolic Syndrome: Clinical Research & Reviews (25,37), Contemporary Clinical Trials (30,39), Diabetes Research and Clinical Practice (38,46) y Patient Education and Counseling (47,49), en las que se difundieron los resultados de dos investigaciones. En el resto se publicó un trabajo por revista.
En relación con el tipo de estudio de los trabajos localizados, en 11 artículos se informaron los resultados de estudios descriptivos transversales (18,28-31,33,35,41,44,45,50,51). En siete artículos se hicieron estudios transversales analíticos o correlacionales (17,23,27,32,36,46,48). Cinco artículos se correspondieron con ensayos controlados aleatorizados (ECA) (20,38,39,42,52). Tres artículos versaban sobre estudios cuasiexperimentales antes-después (26,34,40) y en tres artículos se realizaron estudios de una o dos cohortes (19,22,24). Por su parte, el resto de trabajos localizados hace alusión a otro tipo de metodología, por ejemplo, estudio de intervención prospectivo con seguimiento (37), protocolo y datos iniciales de un ECA (30), estudio de instrumentación en cinco fases (9), diseño y ejecución antes-después de proyecto de mejora de la calidad (21), ensayo clínico comunitario (25), proceso de enfermería a un adulto (43), estudio de validación con datos transversales de una investigación realizada previamente (47), estudio de evaluación de un programa piloto (49).
Con respecto a la población de los estudios incluidos, se vio que en 22 artículos la población estaba conformada por pacientes con DM2 (9,17,19-22,24,26,27,30-32,34,36,37,39,40,44,45-48), en nueve artículos se trataba de personas con DM2 (23,25,38,41-43,49,50,52), en tres artículos se examinaron a estudiantes universitarios (28,35,51) y, en el resto, las poblaciones estuvieron constituidas por profesionales sanitarios (18), enfermeras escolares (29) y padres de niños con diabetes tipo 1 (33).
En esta revisión, un total de 22 artículos aparte de utilizar el DKQ-24 han usado también otros instrumentos de medida (19,20,22,24-30,32,33,35,36,38,39,43,46-50). Dentro de los diversos instrumentos aplicados destacaron Summary of Diabetes Self-Care Activities (SDSCA) (27,38,39,46,48), Morisky Medication Adherence Scale (MMAS) (24,32,46,48), Patient Health Questionnaire 9 (PHQ-9) (19,46,48), Problem Areas in Diabetes-Short Form (PAID-5) (20,39), Cuestionario de Autocontrol de la Diabetes (DSMQ) (22,30), Patient Health Questionnaire 8 (PHQ-8) (30,39), Inventario de depresión de Beck (BDI-II) (36,50), y Diabetes Fatalism Scales (DFS) (46,48).
Asimismo, se ha visto que en 18 artículos se han empleado también otras medidas clínicas, antropométricas y perfil lipídico (17,19,20-22,25,26,30,37-40,43,45-47,50). Entre ellas se distinguen HbA1c (17,19,20-22,25,26,30,34,37-40,46,47,50), IMC (19,20,21,30,37,43,50), presión arterial (17,37,43,50), peso (17,37,43), perímetro abdominal (17,20,37) y perfil de lípidos en sangre (17,50).
En cuanto al tipo de documento, a excepción de dos estudios (21,34) que son tesis doctorales presentadas y defendidas en universidades; y otros dos que corresponden a un resumen o ponencia en un congreso (31,35), en el resto de los casos se trata de artículos de revista científicas. En lo referente al idioma en el que se han publicados los distintos estudios que se ha incluido en esta revisión, 30 de estos artículos se han publicado en inglés (9,17-22,24-26,28-30,33-35,37-39,41,42,44- 52). Tan solo siete artículos se han publicado en español (23,27,31,32,36,40,43).
Discusión
Se ha decido presentar una síntesis cualitativa de la información debido a la heterogeneidad de los datos encontrados a la hora de analizar los diversos estudios localizados.
Existen pocos instrumentos confiables y válidos para medir los resultados relacionados con el conocimiento de diabetes, particularmente para personas que hablan un idioma distinto del inglés (12). Además, las revisiones anteriores son escasas (10,13-17) y ninguna de ellas se centra específicamente en analizar el DKQ-24. En una de estas investigaciones se vio que la mayoría de los instrumentos recopilados y clasificados midieron la calidad de vida relacionada con la salud (13). En otro estudio previo revisado, se corroboró este mismo hecho; y, además, entre el total de instrumentos empleados para evaluar la calidad de vida específicos de diabetes, solo se identificaron 22 versiones en español y dos versiones en catalán (17).
Por su parte, existen varios estudios previos que han analizado la alfabetización sanitaria y el conocimiento (10,15,16). Así, se ha evidenciado que una alfabetización sanitaria inadecuada se asocia con un conocimiento insuficiente sobre la diabetes (10,15) y la evaluación de la alfabetización sanitaria puede ayudar en el desarrollo de intervenciones culturalmente relevantes y mejorar las prácticas de comunicación entre el paciente y el personal sanitario (16). En relación con el déficit de conocimiento en las personas con diabetes, se hace muy conveniente la realización de estudios de intervención que evalúen el aumento de los conocimientos en diabetes junto con la disminución de otras variables como los niveles de HbA1c, IMC, etc. Ahora bien, la evaluación continua de las intervenciones es esencial para identificar tanto el éxito de la estrategia como las áreas de desarrollo para promover la mejora continua en el manejo de la diabetes tanto para los individuos como para los profesionales sanitarios (13).
Por otro lado, en una revisión de alcance previa (14), del total de artículos localizados (n= 13), se vio que solo seis de ellos describieron la educación poblacional dirigida a personas con diabetes. La educación del paciente con diabetes es uno de los aspectos más importantes del tratamiento; y con ella se pretende conseguir la implicación del paciente para su autocuidado.
Así pues, el objetivo de la educación es que el paciente sea el conductor de su proceso y el equipo asistencial pase a un segundo plano, como apoyo/acompañante, para lograr que ellos sean autosuficientes y los protagonistas en la toma de decisiones diarias. Aquí, es importante destacar que los/as enfermeros/as constituyen un pilar básico en la educación de las personas con diabetes, así como en la prevención de las complicaciones crónicas de dicha enfermedad.
Asimismo, es destacable que un reciente estudio propone usar una versión reducida del cuestionario (DKQ-22). Los autores argumentan que el DKQ-24, que fue desarrollado hace 30 años para mexicano-americanos con DM2 y desde entonces utilizado con diversas muestras en muchos países, contiene elementos obsoletos que ya no evalúan con precisión los conocimientos actuales necesarios para el autocontrol de la diabetes (9). Se trata de una propuesta muy interesante. En este sentido, sería de gran interés fomentar la validación o, en su defecto, el empleo del DKQ-22 en otros países, y especialmente en España para así ir ampliando el conocimiento en esta área y facilitar la comparación de los resultados entre estudios.
Como bien se ha puesto de manifiesto en esta revisión, no se ha localizado ningún trabajo que haya utilizado el DKQ-24 en España, de ahí que se haga interesante su implementación en población con diabetes en este entorno. Esto debe ser valorado en futuros trabajos por investigadores y clínicos.
Llama mucho la atención que pese a que el DKQ-24 fue creado y validado en personas con diabetes tipo 2, el mismo ha sido utilizado para valorar el conocimiento en diabetes en poblaciones tan diversas como estudiantes universitarios (29, 36, 52), profesionales sanitarios (19), enfermeras escolares (30) y padres de niños con diabetes tipo 1 (34). En este sentido, si bien en estos estudios se podía haber usado como base el DKQ-24, debería haberse elaborado y validado un instrumento específico para cada población o, en su defecto, haberse llevado a cabo un proceso de adaptación.
Como se ha constado en esta revisión, los datos proceden en su mayoría de estudios descriptivos transversales. Esto no es de extrañar ya que este tipo de investigaciones son las que menos costes producen y de las que se pueden sacar hipótesis para comprobar en el futuro con otros tipos de trabajos. Sería bastante deseable que se emprendieran más ECA (en esta revisión tan solo se han localizado cinco), ya que este tipo de estudio constituye la máxima evidencia científica; si bien hay que destacar que estos deben llevarse a cabo con la máxima calidad metodológica posible.
Asimismo, tampoco se hace raro que en muchos de los estudios recopilados para valorar el control glucémico se hayan usado los niveles de HbA1c en sangre. En este sentido, unos valores de HbA1c aceptables (en torno a 7,1%) u óptimos (menores al 6%) redundarán en una mejor calidad de vida para las personas con diabetes.
Finalmente, es importante destacar que esta revisión tiene limitaciones que han de considerarse. Una de ellas es que no se ha evaluado ni la calidad ni el riesgo de sesgo en los distintos estudios incluidos. No obstante, teniendo en cuenta que el objetivo del estudio era proporcionar una visión general, no se vio necesario realizar este proceso. Distinto hubiera sido si lo que se pretendía era realizar una revisión sistemática con o sin metaanálisis de los trabajos en los que se llevaron a cabo intervenciones, para ver si estas eran efectivas. Sin duda, esto debe revisarse en futuras revisiones, ya que de esta manera se logrará llegar a unas conclusiones más confiables.
Otra limitación es que, aunque en esta revisión se han usado cinco bases de datos, es posible que se haya omitido parte de la literatura relevante durante la búsqueda; por ejemplo, no se han recopilado artículos de Google académico (Scholar).
Sería deseable, en futuras investigaciones, intentar localizar y recopilar otros ensayos clínicos e incluir en una revisión sistemática aquellos que reúnan una mejor calidad metodológica.
Por su parte, también se hace necesario seguir realizando revisiones cada cierto periodo de tiempo que actualicen la información que hasta ese momento se tiene sobre este instrumento. Sería importante que, por ejemplo, las actualizaciones se hicieran cada 5-10 años.
Conclusiones
Hasta donde se sabe, esta es la primera revisión que analiza los estudios en los que se ha utilizado como método de recogida de datos el DKQ-24. La mayoría de estos trabajos son artículos de revistas científicas que han sido publicados en inglés en el año 2020 y que proceden de EE.UU. En los mismos se han realizado estudios descriptivos transversales en pacientes con diabetes tipo 2. Aparte de haber empleado el DKQ-24, estos también han usado otros instrumentos y medidas, dentro de las que destacan la Summary of Diabetes Self-Care Activities (SDSCA) y los niveles de HbA1c en sangre.
Se espera que esta información, sintetizada en un único documento, sirva de ayuda a profesionales sanitarios y a otros investigadores interesados en utilizar en la práctica diaria (consultas), o en futuros trabajos de investigación, un instrumento específico para medir los conocimientos en diabetes que sea confiable y esté validado en el idioma español.
Conflicto de intereses
Ninguno.
Financiación
Ninguna.
Bibliografía
1. World Health Organization (WHO). World health statistics 2018: monitoring health for the SDGs, sustainable development goals [internet]. Geneva: WHO; 2018 [citado 20 may 2024]. Disponible en: https://www.who.int/publications/i/item/9789241565585
2. World Health Organization (WHO). Noncommunicable diseases country profiles 2018 [internet]. Geneva: WHO; 2018 [citado 20 may 2024]. Disponible en: https://www.who.int/publications/i/item/9789241514620
3. World Health Organization (WHO). Global status report on noncommunicable diseases 2014 [internet]. Geneva: WHO; 2014 [citado 20 may 2024]. Disponible en: https://www.who.int/publications/i/item/9789241564854
4. Federación Internacional de la Diabetes (FID). Atlas de la Diabetes de la FID. 7ª ed. [internet]. FID; 2015 [citado 20 may 2024]. Disponible en: https://www.fundaciondiabetes.org/upload/publicaciones_ficheros/95/IDF_Atlas_2015_SP_WEB_oct2016.pdf
5. Federación Internacional de la Diabetes (FID). Atlas de la Diabetes de la FID. 8ª ed. [internet]. FID; 2017 [citado 20 may 2024]. Disponible en: https://diabetesatlas.org/upload/resources/previous/files/8/IDF_Diabetes_Atlas_8e_ES_final.pdf
6. World Health Organization (WHO). Diabetes. Overview, symptoms, prevention and treatment [internet]. Geneva: WHO; 2023 [citado 20 may 2024]. Disponible en: https://www.who.int/health-topics/diabetes#tab=tab_1
7. Organización Mundial de la Salud (OMS). Informe mundial sobre la diabetes [internet]. Ginebra: OMS; 2016 [citado 20 may 2024]. Disponible en: https://apps.who.int/iris/bitstream/handle/10665/204877/WHO_NMH_NVI_16.3_spa.pdf?sequence=1
8. Sociedad Española de Diabetes (SED). España es el segundo país con mayor prevalencia de diabetes en Europa [internet]. [citado 20 may 2024]. Disponible en: https://www.sediabetes.org/comunicacion/sala-de-prensa/espana-es-el-segundo-pais-con-mayor-prevalencia-de-diabetes-de-europa/
9. Zuñiga JA, Huang YC, Bang SH, Cuevas H, Hutson T, Heitkemper EM, et al. Revision and Psychometric Evaluation of the Diabetes Knowledge Questionnaire for People With Type 2 Diabetes. Diabetes Spectr. 2023; 36(4):345-53. doi: https://doi.org/10.2337/ds22-0079
10. Khatiwada B, Rajbhandari B, Kanti-Mistry S, Parsekar S, Narayan-Yadav U. Prevalence of and factors associated with health literacy among people with Noncommunicable diseases (NCDs) in South Asian countries: A systematic review. Clinical Epidemiology and Global Health. 2022; 18:101174. doi: https://doi.org/10.1016/j.cegh.2022.101174
11. Aránzazu-Meneses LM, Anarte-Ruiz C, Masoliver-Forés A, Barreda-Forés E. Adherencia al tratamiento y estilos de vida saludable de los diabéticos tipo II de Benicasim (Castellón). RqR Enfermería Comunitaria (Revista de SEAPA). 2019; 7(2):27-38.
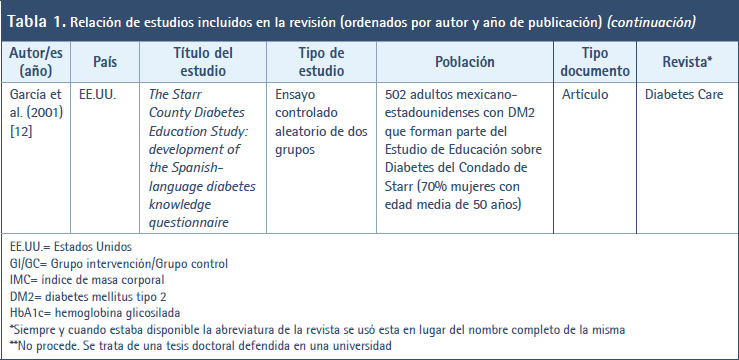
12. García AA, Villagomez ET, Brown SA, Kouzekanani K, Hanis CL. The Starr County Diabetes Education Study: development of the Spanish-language diabetes knowledge questionnaire. Diabetes Care. 2001; 24(1):16-21. doi: https://doi.org/10.233 7/diacare.24.1.16
13. Vieta A, Badia X, Sacristán JA. A systematic review of patient-reported and economic outcomes: value to stakeholders in the decision-making process in patients with type 2 diabetes mellitus. Clin Ther. 2011; 33(9):1225-45. doi: https://doi.org/10.1016/j.clinthera.2011.07.013
14. Lacey H, Jain N, Sugimoto M, Shimato M, Zhou SJ, Pirags V, et al. Advancing diabetes primary care education and knowledge in Nepal: A scoping review and case study discussion. Prim Care Diabetes. 2024; 18(1):25-36. doi: https://doi.org/10.1016/j.pcd.2023.11.012
15. Fransen MP, von Wagner C, Essink-Bot ML. Diabetes self-management in patients with low health literacy: ordering findings from literature in a health literacy framework. Patient Educ Couns. 2012; 88(1):44-53. doi: https://doi.org/10.1016/j.pec.2011.11.015
16. Estrella ML, Allen-Meares P. Tools to Measure Health Literacy among US African Americans and Hispanics/Latinos with Type 2 Diabetes: A Scoping Review of the Literature. Patient Educ Couns. 2020; 103(10):2155-65. doi: https://doi.org/10.1016/j.pec.2020.04.012
17. Sánchez-Lora FJ, Téllez-Santana T, Antonio Gijón-Trigueros A. Instrumentos específicos de medida de la calidad de vida relacionada con la salud en la diabetes mellitus tipo 2 disponibles en España. Med Clin (Barc). 2010; 135(14):658-64. doi: https://doi.org/10.1016/j.medcli.2009.04.029
18. Velázquez López L, Muñoz Torres AV, Medina Bravo PG, Escobedo de la Peña J. Inadequate diabetes knowledge is associated with poor glycemia control in patients with type 2 diabetes. Aten Primaria. 2023; 55(5):102604. doi: https://doi.org/10.1016/j.aprim.2023.102604
19. Velázquez López L, Achar de la Macorra R, Colin Ramírez E, Muñoz Torres AV, Pineda del Águila I, Medina Bravo PG, et al. The diabetes education material on diabetes for website: Results of a validation process. J Healthc Qual Res. 2023; 38(6):346-53. doi: https://doi.org/10.1016/j.jhqr.2023.07.001
20. Erhardt E, Murray-Krezan C, Regino L, Perez D, Bearer EL, Page-Reeves J. Associations between depression and diabetes among Latinx patients from low-income households in New Mexico. Soc Sci Med. 2023; 320:115713. doi: https://doi.org/10.1016/j.socscimed.2023.115713
21. Sunuwar DR, Nayaju S, Dhungana RR, Karki K, Singh Pradhan PM, Poudel P, et al. Effectiveness of a dietician-led intervention in reducing glycated haemoglobin among people with type 2 diabetes in Nepal: a single centre, open-label, randomised controlled trial. Lancet Reg Health Southeast Asia. 2023; 18:100285. doi: https://doi.org/10.1016/j.lansea.2023.100285
22. Guerra CL. Educational Coaching with Teaching for Adult Hispanics with Type 2 Diabetes Mellitus [Dissertation for the degree Doctor of Nursing Practice] [internet]. Los Angeles: University of California; 2022 [citado 20 may 2024]. Disponible en: https://escholarship.org/uc/item/66f8n640
23. Kaur S, Mahali LP, Cosar E, Jariwala S. e-Health Literacy Rates and Applicability of a Patient-Facing Mobile App Intervention in a Predominantly African-American and Latinx Cohort with Type 2 Diabetes. Diabetes. 2022; 71(Suppl. 1):526-P. doi: https://doi.org/10.2337/db22-526-P
24. Maury A, Maury-Mena SC, Marín-Escobar JC, Marín-Benítez AC. Intervención educativa sobre la diabetes tipos 2 en una población sin hogar de Miami-Dade. Horiz Sanitario. 2022; 21(2):214-21. doi: https://doi.org/10.19136/hs.a21n2.4746
25. Umaya C, Harahap U, Khaitunnisa K, Syahputra RA. The Effect of Medication Remainder Application (MRA) on The Level of Knowledge and Compliance of Type 2 Diabetes Mellitus patients in Universitas Sumatera Utara Hospital, Indonesia. Research J Pharm and Tech. 2021;14(11):5725-8. doi: https://doi.org/10.52711/0974-360X.2021.00995
26. Osuagwu UL, Sharma S, Silva D, Saunders J, Pillay J, Piya MK, et al. Assessment of diabetes knowledge, screening and uptake of community diabetes programs in a peri-urban region in Australia. Diabetes Metab Syndr. 2021; 15(5):102257. doi: https://doi.org/10.1016/j.dsx.2021.102257
27. Yang L, Li L, Cui D, Wu Y, Qiu L, Qin J, et al. Effectiveness of group visits for elderly patients with type 2 diabetes in an urban community in China. Geriatr Nurs. 2020; 41(3):229-35. doi: https://doi.org/10.1016/j.gerinurse.2019.10.001
28. Vilchez-Cornejo J, Romani L, Reategui S, Gomez-Rojas E, Silva C. Factores asociados a la realización de actividades de autocuidado en pacientes diabéticos en tres hospitales de Ucayali. Rev Fac Med Hum. 2020; 20(2):254-60. doi: http://dx.doi.org/10.25176/rfmh.v20i2.2902
29. Isa R, Abd Rahman NA, Zainal Abidin NA, Idris ZI. Knowledge and Attitude of Diabetes Mellitus Type 2 among Health Sciences Students In Uitm Puncak Alam, Selangor. Environment-Behaviour Proceedings Journal 2020; 5(15):101-7. doi: https://doi.org/10.21834/ebpj.v5i15.2464
30. Kobos E, Imiela J, Kryczka T, Szewczyk A, Knoff B. Actual and perceived knowledge of type 1 diabetes mellitus among school nurses. Nurse Educ Today. 2020; 87:104304. doi: https://doi.org/10.1016/j.nedt.2019.104304
31. Kobe EA, Edelman D, Tarkington PE, Bosworth HB, Maciejewski ML, Steinhauser K, et al. Practical telehealth to improve control and engagement for patients with clinic-refractory diabetes mellitus (PRACTICE-DM): Protocol and baseline data for a randomized trial. Contemp Clin Trials. 2020; 98:106157. doi: https://doi.org/10.1016/j.cct.2020.106157
32. Espinoza-Velepucha MA, Pacurucu-Ávila NJ, Vizuela-Carpio JF. Nivel de conocimiento sobre el autocuidado en pacientes diabéticos. Investigación Clínica (Venezuela) [internet]. 2020 [citado 20 may 2024]; 61(Supl. 3):38-44. Disponible en: https://produccioncientificaluz.org/index.php/investigacion/issue/view/3577
33. Zamora-Niño CF, Guibert-Patiño AL, De la Cruz-Saldaña T, Ticse-Aguirre R, Málaga G. Evaluación de conocimientos sobre su enfermedad en pacientes con diabetes tipo 2 de un hospital de Lima, Perú y su asociación con la adherencia al tratamiento [An assessment of knowledge about their condition in type II diabetes patients in a hospital in Lima, Peru, and its association with adherence to therapy]. Acta méd Peru [internet]. 2019 [citado 20 may 2024]; 36(2):96-103. Disponible en: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1728-59172019000200004&lng=en
34. Mahfouz EM, Kamal NN, Mohammed ES, Refaei SA. Effects of Mothers’ Knowledge and Coping Strategies on the Glycemic Control of Their Diabetic Children in Egypt. Int J Prev Med. 2018; 9:26. doi: https://doi.org/10.4103/ijpvm.IJPVM_336_17
35. Grewal GS. Impact of Diabetic Flow Sheet and Diabetic Education Implementation in Adult Patients with Diabetes Mellitus Type 2 in Primary Health Care. California: Marybelle and S. Paul Musco School of Nursing and Health Professions. Brandman University; 2018.
36. Leshko L, Davidson P, Dukes J. Perceived Risk and Knowledge of Diabetes in College Students. J Acad Nutr Diet. 2018; 118 (9 Suppl.):A86. doi: https://doi.org/10.1016/j.jand.2018.06.099
37. Guerrero-Pacheco R, Galán-Cuevas S, Sánchez-Armáss O. Factores sociodemográficos y psicológicos asociados al autocuidado y la calidad de vida en adultos mexicanos con diabetes mellitus tipo 2. Acta Colomb Psicol. 2017; 20(2):158-67. doi: http://www.dx.doi.org/10.14718/ACP.2017.20.2.8
38. Ahmad B, Md Zain AZ, Fatt QK. Type 2 diabetes patients are more amenable to change following a contextualised diabetes education programme in Malaysia. Diabetes Metab Syndr. 2017; 11(Suppl. 2):S901-6. doi: https://doi.org/10.1016/j.dsx.2017.07.013
39. Wichit N, Mnatzaganian G, Courtney M, Schulz P, Johnson M. Randomized controlled trial of a family-oriented self-management program to improve self-efficacy, glycemic control and quality of life among Thai individuals with Type 2 diabetes. Diabetes Res Clin Pract. 2017; 123:37-48. doi: https://doi.org/10.1016/j.diabres.2016.11.013
40. Pyatak EA, Carandang K, Vigen C, Blanchard J, Sequeira PA, Wood JR, et al. Resilient, Empowered, Active Living with Diabetes (REAL Diabetes) study: Methodology and baseline characteristics of a randomized controlled trial evaluating an occupation-based diabetes management intervention for young adults. Contemp Clin Trials. 2017; 54:8-17. doi: https://doi.org/10.1016/j.cct.2016.12.025
41. López López E, Ortiz Gress AA, López Carbajal MJ. Intervención educativa sobre el nivel de conocimientos en pacientes con diabetes y baja o nula escolaridad. Investigación educ médica. 2016; 5(17):11-6. doi: https://doi.org/10.1016/j.riem.2015.08.003
42. Shams N, Amjad S, Seetlani NK, Ahmed W. Diabetes Knowledge in Elderly Type 2 Diabetes Mellitus Patients and Association with Glycemic Control. J Liaquat Uni Med Health Sci [internet]. 2016 [citado 20 may 2024]; 15(02):71-7. Disponible en: https://www.lumhs.edu.pk/jlumhs/Vol15No02/pdfs/5.pdf
43. Marshall B, Gonzales G, Kernan W. Evaluating por Nuestra Salud: A Feasibility Study. Health Promot Pract. 2016; 17(1):137-45. doi: https://doi.org/10.1177/1524839915609058
44. Ramírez-Girón N, Cortés-Barragán B, Galicia-Aguilar RM. Continuidad del cuidado: adulto mayor con diabetes tipo 2 y su cuidador. Enferm univ. 2016; 13(1):61-8. doi: https://doi.org/10.1016/j.reu.2015.12.002
45. Cántaro K, Jara JA, Taboada M, Mayta-Tristán P. Association between information sources and level of knowledge about diabetes in patients with type 2 diabetes. Endocrinol Nutr. 2016; 63(5):202-11. doi: https://doi.org/10.1016/j.endonu.2016.01.005
46. Carrillo-Alarcón LC, López-López E, López-Carbajal MJ, Ortiz MI, Ponce Montern HE, et al. Level of Knowledge in Patients with Type 2 Diabetes Mellitus and its Relationship with Glycemic Levels and Stages of Grief According to Kübler-Ross. J Diabetes Metab. 2015; 6:495. doi: https://doi.org/10.4172/2155-6156.1000495
47. Walker RJ, Smalls BL, Egede LE. Social determinants of health in adults with type 2 diabetes--Contribution of mutable and immutable factors. Diabetes Res Clin Pract. 2015; 110(2):193-201. doi: https://doi.org/10.1016/j.diabres.2015.09.007
48. Al Sayah F, Majumdar SR, Egede LE, Johnson JA. Measurement properties and comparative performance of health literacy screening questions in a predominantly low income African American population with diabetes. Patient Educ Couns. 2014; 97(1):88-95. doi: https://doi.org/10.1016/j.pec.2014.07.008
49. Walker RJ, Smalls BL, Hernandez-Tejada MA, Campbell JA, Davis KS, Egede LE. Effect of diabetes fatalism on medication adherence and self-care behaviors in adults with diabetes. Gen Hosp Psychiatry. 2012; 34(6):598-603. doi: https://doi.org/10.1016/j.genhosppsych.2012.07.005
50. Tang TS, Funnell MM, Gillard M, Nwankwo R, Heisler M. Training peers to provide ongoing diabetes self-management support (DSMS): results from a pilot study. Patient Educ Couns. 2011; 85(2):160-8. doi: https://doi.org/10.1016/j.pec.2010.12.013
51. Gucciardi E, Mathew R, Demelo M, Bondy SJ. Profiles of smokers and non-smokers with type 2 diabetes: initial visit at a diabetes education centers. Prim Care Diabetes. 2011; 5(3):185-94. doi: https://doi.org/10.1016/j.pcd.2011.03.001
52. Steyl T. Undergraduate physiotherapy students’ knowledge of Diabetes Mellitus: Implications for education. S Afr J Physiother. 2011; 67(3):1-6. doi: https://doi.org/10.4102/sajp.v67i3.48