Cómo citar este artículo:
Guilló Arakistain A, García Valverde R, Ibarrondo Olagüenaga O, Mar Medina J. Impacto de la pandemia COVID-19 y del nivel socioeconómico en la lactancia materna. RIdEC 2024; 17(2):17-26.
Fecha de recepción: 25 de abril de 2024.
Fecha de aceptación: 3 de noviembre de 2024.
Autores
1 Ane Guilló Arakistain
1 Rebeca García Valverde
2 Oliver Ibarrondo Olagüenaga
2 Javier Mar Medina
- Enfermera. Osakidetza-Servicio Vasco de Salud. OSI Debagoiena. Matronas de Atención Primaria. País Vasco (España).
- Ph.D. Osakidetza-Servicio Vasco de Salud. OSI Debagoiena. Unidad de investigación AP-OSIs. Instituto de Investigación Biodonostia. País Vasco (España).
E-mail: Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
Resumen
Introducción: el apoyo grupal es un elemento clave en promover la lactancia materna. La ausencia de apoyo producida por el confinamiento asociado a la COVID-19 pudo reducir la prevalencia de lactancia materna. El objetivo de este trabajo fue estudiar el efecto de la pandemia en las tasas de lactancia materna ajustadas por nivel socioeconómico.
Método: estudio de cohortes observacional retrospectivo en el que se comparó el tipo de alimentación a los 7 días, 2 meses,
4 meses y 6 meses de vida de 389 bebés. Se dividió la muestra en dos grupos según la fecha de nacimiento en prepandemia (215 bebés) y pandemia (174 bebés). Se recogieron variables sociodemográficas, variables de efectividad como el tipo de lactancia a 1 semana, 2 meses, 4 meses y 6 meses, variables clínicas relacionadas con el parto y el nivel socioeconómico. Se utilizaron modelos de regresión logística de efectos mixtos.
Resultados: los bebés nacidos durante la pandemia presentaron tasas de lactancia materna más altas que antes de la pandemia. Las tasas de lactancia materna son más altas que la media europea. Resulta llamativa la asociación estadísticamente significativa de una mayor probabilidad de lactancia materna con el periodo pandemia y el nivel socioeconómico bajo y medio.
Conclusiones: el efecto protector de la pandemia podría estar relacionado con que las madres pasaron mayor tiempo con sus bebés. La incorporación al trabajo es el principal determinante del abandono de la lactancia materna. La política de alargar la baja maternal permitiría promover una mayor duración de la lactancia materna.
Palabras clave: lactancia materna; atención postnatal; clase social; pandemias; infecciones por coronavirus.
Abstract
Impact of the COVID-19 pandemic and socioeconomic status on breastfeeding
Objective: group support is a key element in breastfeeding promotion. The lack of support caused by the lock down associated with COVID-19 may have reduced the prevalence of breastfeeding. The objective of this work was to study the effect of the pandemic on socioeconomic status-adjusted breastfeeding rates.
Method: retrospective observational cohort study in which the type of feeding of 389 babies was compared at 7 days, 2 months, 4 months and 6 months of life. The sample was divided into two groups according to the date of delivery: pre-pandemic (215 babies) and pandemic (174 babies). Sociodemographic variables, effectiveness variables such as the type of lactation at 1 week, 2 months, 4 months and 6 months, clinical variables related to childbirth and socioeconomic level were collected. Mixed-effects logistic regression models were used.
Results: new-born during the pandemic had higher breastfeeding rates than before the pandemic. Breastfeeding rates are higher than the European average. We found statistically significant association of a greater probability of breastfeeding with the pandemic period and low and middle socio-economic status is striking.
Conclusions: the protective effect of the pandemic could be related to mothers spending more time with their babies. Work entry is the main determinant of breastfeeding cessation. The policy of extending maternity leave would promote longer breastfeeding duration.
Key words: breastfeeding; postnatal care; social class; pandemics; coronavirus infections.
Introducción
La lactancia materna presenta beneficios para los lactantes, las madres, sus familias y la sociedad en general (1-3). La Organización Mundial de la Salud (OMS) recomienda que los lactantes sean alimentados exclusivamente con leche materna hasta los seis meses de edad y que la lactancia materna continúe como parte importante de la dieta del lactante hasta que tenga por lo menos 2 años de edad (3). Sin embargo, en los países desarrollados solamente uno de cada tres niños recibe lactancia materna exclusiva durante los seis primeros meses de su vida (4).
Las estrategias que han demostrado su eficacia para mejorar la prevalencia de lactancia materna se basan principalmente en el apoyo presencial, continuo y frecuente (3,5,6). Diferentes estudios sugieren que los grupos de apoyo tienen un mayor efecto que el asesoramiento individual (6-8), mejorando los porcentajes de iniciación, duración y exclusividad de la lactancia materna. La pandemia de COVID-19 ha creado desafíos imprevistos tanto para la asistencia médica a escala mundial, como para las madres que intentaban acceder a recursos de apoyo a la lactancia (9-11). Debido a las políticas relacionadas con la pandemia de COVID-19 y la recomendación de evitar reuniones de personas, las redes de apoyo social de las madres se han visto muy limitadas: no solo han tenido que suspenderse los grupos de apoyo y talleres de lactancia, sino que las madres tampoco han podido reunirse con otras mujeres amigas o familiares que podrían ofrecerles apoyo informal (12).
Antes de la pandemia de COVID-19 todos los centros de salud de la Organización Sanitaria Integrada (OSI) Debagoiena contaban con un taller de lactancia semanal liderado por la matrona de cada centro de salud. La continuidad de la figura profesional de la matrona como dinamizadora del taller aseguraba que la información se adecuara a la evidencia científica y promovía la continuidad de la participación de las asistentes (13). Sin embargo, a partir de mediados de marzo de 2020, estos talleres se suspendieron y un mes y medio más tarde se pusieron en marcha talleres online a través de la herramienta Zoom que duraron hasta septiembre de 2021. La participación en estos talleres online fue considerablemente menor a la participación en los talleres presenciales. Durante todo ese tiempo, las diadas lactantes tuvieron acceso a consultas presenciales individuales con su matrona.
En la literatura se indica la existencia de desigualdades en el mantenimiento de la lactancia según el nivel socioeconómico.
En un estudio sueco, diversos indicadores asociados al nivel socioeconómico (NSE) mostraron que este tiene un impacto en la duración de la lactancia con cifras mayores asociadas al mayor NSE (14). Sin embargo, en general se ha dado más importancia al nivel educativo, como en el estudio de Heck et al. (15), que encontraron una asociación significativa de la educación materna y paterna con la lactancia materna. El análisis de los determinantes sociales de la salud durante la pandemia de COVID-19 ha mostrado desigualdades significativas (16-18). La pandemia COVID-19 ha acrecentado las desigualdades en salud, pero su efecto en la lactancia ha sido distinto según los países (12,19).
Siendo el apoyo grupal un elemento clave en la promoción de la lactancia materna, se requería investigar el efecto en las tasas de lactancia materna de los meses de confinamiento decretados a causa de la pandemia de COVID-19. En este escenario, se planteó el objetivo de estudiar el efecto de pandemia en las tasas de lactancia ajustadas por NSE y testar la hipótesis de que la ausencia de apoyo social redujo la lactancia materna.
Método
Diseño
Se llevó a cabo un estudio de cohortes observacional retrospectivo en el que se comparó el tipo de alimentación a los 7 días, 2 meses, 4 meses y 6 meses de vida de los lactantes nacidos antes de la pandemia y durante la pandemia.
Población y ámbito de estudio
El grupo a estudio fueron las diadas madre/recién nacido pertenecientes a las Unidades de Atención Primaria (UAP) de Arrasate-Mondragón y de Valle de Leniz de la OSI Debagoiena (Gipuzkoa). Los grupos se definieron según la fecha de parto en prepandemia (1/11/2018–1/11/2019) y pandemia (1/3/2020-1/3/2021). Ambos grupos (prepandemia y pandemia) recibieron el apoyo de la matrona mediante visitas de seguimiento de embarazo, la posibilidad de participar en sesiones prenatales de educación sobre lactancia y visitas de seguimiento de posparto presenciales en consulta. La diferencia entre los dos grupos fue que en el grupo pandemia el taller de lactancia y las sesiones grupales antenatales fueron online y en el grupo prepandemia presenciales. El experimento natural surgió por la dificultad de reunirse presencialmente y de mantener las redes de apoyo a la lactancia, tanto formales en el centro de salud, como informales con amigas y familiares. En este caso, el grupo control fue el grupo de madres que dio a luz y tuvo seguimiento puerperal en condiciones normales, antes de que se declarara la pandemia de COVID-19.
Se incluyeron los nacidos en el Hospital Alto Deba y residentes en Arrasate-Mondragón y Valle de Léniz que cumplieron los siguientes criterios de inclusión: 1) Lactantes sanos, 2) Nacidos entre 01/11/2018-01/11/2019 y entre 01/03/2020-01/03/2021 y 3) Usuarios de las UAP de Arrasate-Mondragón y de Valle de Leniz. Como criterios de exclusión se utilizaron 1) Presencia de enfermedades o condiciones médicas que contraindicasen la lactancia materna, 2) Prematuridad y 3) Gemelaridad.
Variables y recogida de datos
Los datos se recopilaron por parte de las matronas a partir de la historia clínica. Como variables sociodemográficas se recogieron la edad de la madre al parto, el país de nacimiento de la madre, la fecha del parto y el nivel de renta medido por la categoría del copago farmacéutico. Las variables de efectividad fueron el tipo de lactancia a 1 semana, 2 meses, 4 meses y
6 meses en las siguientes categorías: lactancia materna exclusiva, lactancia artificial exclusiva, lactancia mixta. Finalmente, las variables clínicas recogidas fueron terminación del parto (eutócico, instrumental, cesárea), inducción, tipo anestesia, semanas de gestación, episiotomía, sexo del recién nacido, peso al nacimiento y paridad. Como variable indicativa del nivel socioeconómico se utilizó el código de aportación farmacéutica del individuo o de su progenitor o tutor que se basa en el nivel de renta. De esta forma, se definieron tres grupos según el tipo de aportación farmacéutica de la madre: nivel de renta bajo que incluyó a las perceptoras de rentas mínimas de inserción y paradas sin prestaciones de desempleo; nivel de renta medio que incluyó las mujeres con ingreso anual menor de 18.000 € y nivel socioeconómico alto para las mujeres con ingreso anual mayor de 18.000 €.
Análisis estadístico
Se llevó a cabo un análisis descriptivo de las variables categóricas contando el número y el porcentaje en cada categoría.
Las variables se analizaron mediante la media y la desviación estándar. La significación estadística de las diferencias entre los grupos se evaluó mediante pruebas t pareadas para las variables cuando se distribuyan normalmente. Cuando los datos no estén distribuidos normalmente y para los datos ordinales se usará la prueba no-paramétrica de Wilcoxon. El nivel de significación se estableció en p= 0,05. También se realizaron pruebas de chi-Cuadrado, para comparar las tablas de contingencia. Para identificar factores predictores se utilizaron los modelos de regresión logística de efectos mixtos bajo el marco de modelos lineales mixtos generalizados (GLMM), acomodando tanto los efectos aleatorios como los fijos en el modelo (20-22).
Consideraciones éticas
El estudio fue aprobado por el Comité de Ética de Gipuzkoa con el número de referencia GUI-LMC-2021-01, que aprobó el formulario del consentimiento informado. Todas las madres firmaron el consentimiento informado.
Resultados
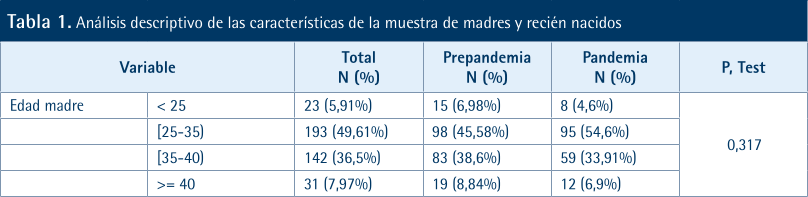
En la Tabla 1, se muestra el análisis descriptivo de las características de la muestra. Se incluyeron 389 mujeres, de las cuales
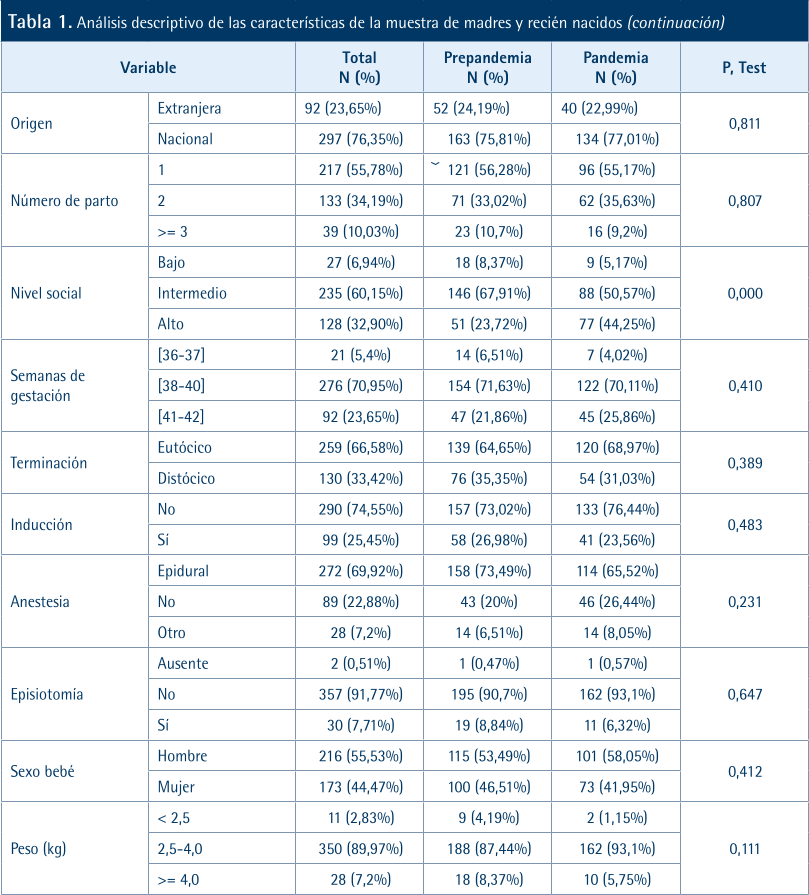
215 (55,27%) se reclutaron antes de la pandemia y 174 (44,73%) durante la pandemia. Se trata de grupos comparables entre sí, con diferencias no estadísticamente significativas en todas las variables excepto en el nivel socioeconómico. Las mujeres con nivel alto representaron un 23,72% en el grupo prepandemia frente al 44,25% en el de pandemia.
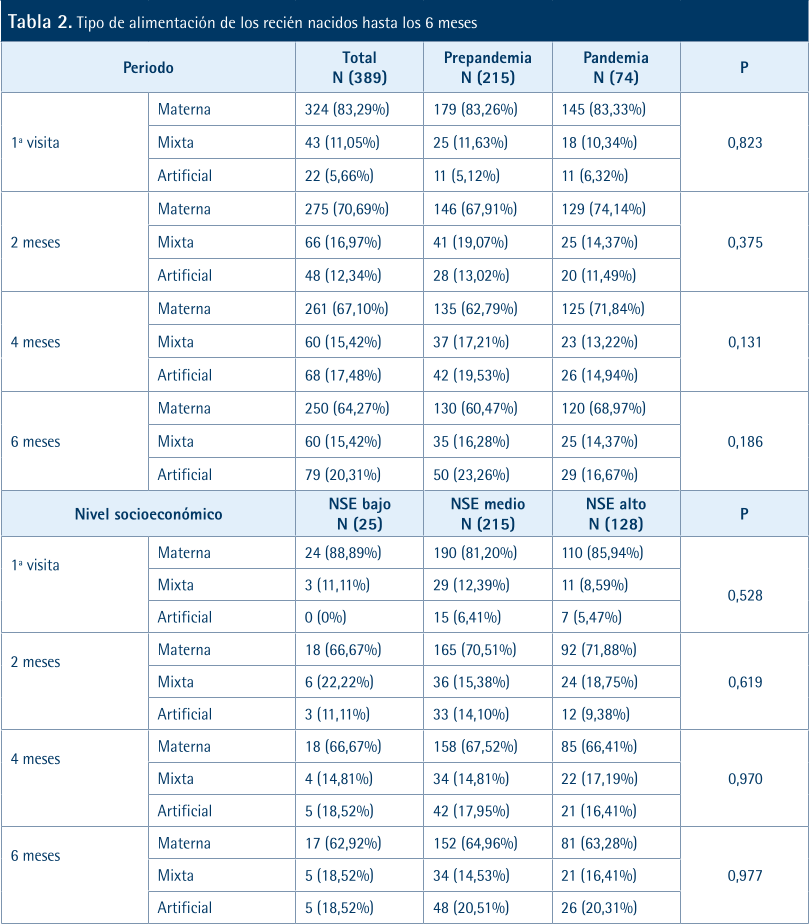
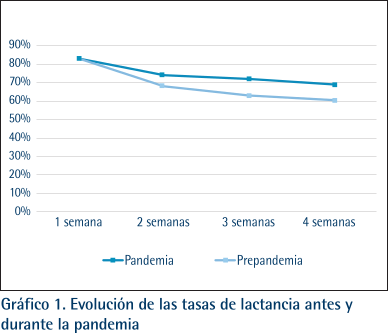
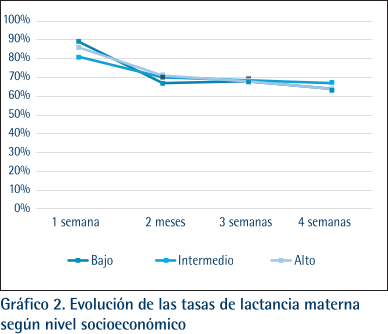
En la Tabla 2 y los Gráficos 1 y 2, se muestran el tipo de alimentación desde el nacimiento hasta los seis meses desagregados por periodo (prepandemia y pandemia) y NSE. Comparando el tipo de alimentación, los bebés nacidos durante la pandemia presentan tasas de lactancia más altas que los bebés nacidos antes de la pandemia. Las tasas de iniciación son prácticamente iguales en ambos grupos y a los 4 meses la diferencia se acentúa manteniéndose hasta los 6 meses a favor de los bebés nacidos durante la pandemia. Si se mira la otra cara de la moneda, el aumento del porcentaje de bebés alimentados con leche de fórmula resulta evidente a los 2 y 4 meses y la diferencia es mayor a los 4 meses. En el análisis univariante no aparecen diferencias estadísticamente significativas por NSE.
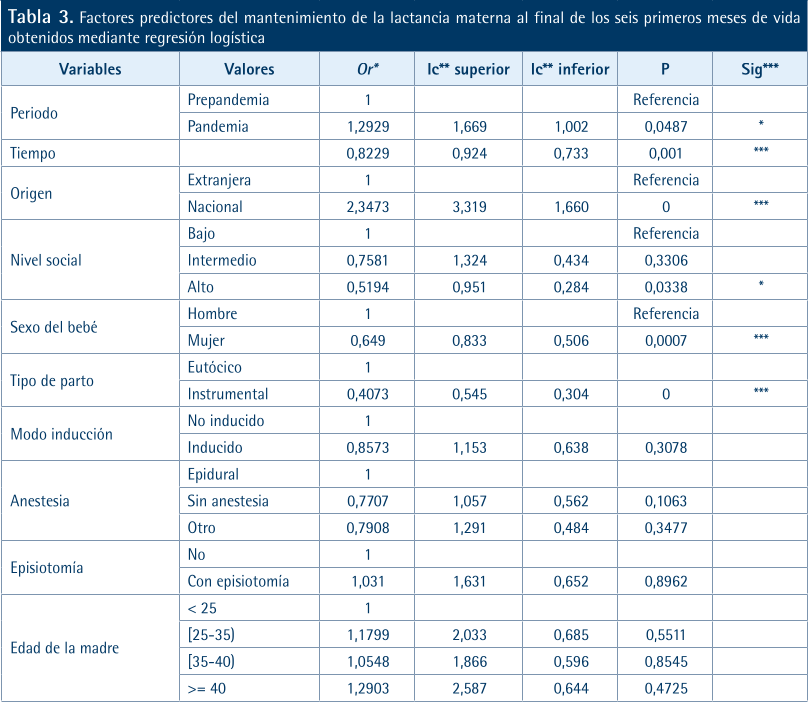
La Tabla 3 muestra los resultados del análisis de regresión logística. Son fáciles de explicar algunas variables que aparecen como significativas como el tipo de parto, el número de partos previos, las semanas de gestación o el peso del bebé, ya que las categorías con mayor lactancia materna se corresponden con los embarazos y partos sin complicaciones. Resulta llamativa la asociación estadísticamente significativa de una mayor probabilidad de lactancia materna con el periodo pandemia, el sexo hombre y el NSE bajo y medio.
Discusión
El principal hallazgo de este trabajo es que, contrariamente a la hipótesis inicial, la lactancia materna no se vio afectada negativamente en los centros de salud de la OSI Debagoiena, tal y como sucedió en Australia y Nueva Zelanda (23). Las tasas de lactancia al alta del hospital, por ejemplo, se mantuvieron prácticamente iguales, al contrario de lo que ocurrió en otro estudio realizado en el Norte de Italia (24), donde se halló que las tasas de LME al alta hospitalaria de bebés nacidos durante la pandemia fueron menores que las tasas de bebés nacidos el año anterior (70,39 % vs. 86,39%) (24). Por el contrario, durante la pandemia aumentó de forma estadísticamente significativa el porcentaje de bebés alimentados con lactancia materna exclusiva en Debagoiena. De alguna manera, las madres y los servicios sanitarios pudieron contrarrestar la ausencia de apoyo grupal que se generó por la imposibilidad de realizar talleres de lactancia o reuniones informales con mujeres en su misma situación.
Por otro lado, también resulta llamativa la asociación positiva entre la lactancia materna y el NSE bajo y medio, dato que no coincide con otros estudios (10,25,26), pero que ayuda a reducir la brecha de desigualdad en nutrición y salud entre los recién nacidos en familias con bajo nivel de renta. De hecho, la existencia de un servicio público de salud con acceso a controles prenatales y pediátricos para toda la población contribuye a que las familias con menor nivel de renta reduzcan las desigualdades en salud. Situación que no se cumple, por ejemplo, en el estudio llevado a cabo en Nigeria (25), ya que el nivel socioeconómico bajo se asociaba a menos de cuatro visitas prenatales y a menor prevalencia de lactancia materna. Todas las mujeres de Debagoiena tienen acceso a más de cuatro visitas prenatales en una organización sanitaria pública.
Aunque en el presente estudio no haya datos del nivel de estudios de la madre, este suele aumentar al incrementar el NSE y en estudios previos se ha demostrado la correlación entre el nivel educativo de la madre y el mantenimiento de la lactancia materna (15,27-29). Sin embargo, teniendo en cuenta la realidad socioeconómica de la población estudiada de esta comarca, se podría interpretar que la asociación negativa entre el NSE alto y la lactancia materna exclusiva se debe a que estas madres han dejado de amamantar al tener que reincorporarse a sus trabajos remunerados.
De forma consistente con estos hallazgos, varios autores han descrito la dificultad que supone la reincorporación al trabajo en el mantenimiento de la lactancia materna (27,30,31). En un estudio llevado a cabo entre 2016 y 2017 en Bizkaia (32), más de la cuarta parte de las mujeres que optaron por la lactancia materna manifestaron que darían el pecho hasta la incorporación al trabajo, y un 63,4% refirió dicha incorporación como motivo de abandono entre el cuarto y el sexto mes. En la misma línea, Dagher et al. (27) describen que el riesgo de dejar de amamantar a los 6 meses era mayor para las mujeres que regresaron al trabajo en cualquier momento durante los 6 meses posteriores al parto en comparación con aquellas que no regresaron. Así, Hawkins et al. (30) señalan que la lactancia materna se prolonga cuando las madres disponen de condiciones laborales favorables a la conciliación familiar. Durante la pandemia, algunas madres decidieron retrasar la incorporación laboral para cuidar de su propio bebé y así evitar el contacto con otras personas (cuidadores del bebé, compañeros de trabajo, etc.) para reducir el riesgo de contagio. En otros casos, las empresas dieron la posibilidad a sus empleados de trabajar desde casa (33). Todo esto pudo retrasar la salida materna del hogar familiar y, por tanto, ayudar a mantener la lactancia materna.
Durante la pandemia, muchas mujeres retrasaron su regreso al trabajo remunerado. Por otro lado, las mujeres de bajo y medio NSE que viven en nuestra comarca se dedican a las tareas del hogar. En ambos casos, pasar más tiempo en casa ha demostrado ser beneficioso para el mantenimiento de la lactancia materna. Por lo tanto, la implementación de nuevas políticas de protección a la maternidad aumentaría la tasa de lactancia materna exclusiva al menos hasta los seis meses entre las mujeres trabajadoras. Sería estratégico alargar el actual permiso de maternidad hasta al menos los primeros seis meses del bebé, coincidiendo con el periodo en el que se recomienda la lactancia materna exclusiva (3).
Revista Iberoamericana de Enfermería Comunitaria • Vol. 17 - no 2 diciembre 2024-mayo 2025 A pesar de las dificultades, los resultados muestran que las tasas de lactancia materna a los seis meses en la comarca de estudio están por encima de la media en comparación con otros países europeos. La media española a los seis meses se sitúa en el 46%. Únicamente en Suecia (29) se alcanzaron cifras superiores al 65% obtenido en el presente estudio. En la población estudiada, más tres de cada cinco niños recibieron lactancia materna hasta los 6 meses de vida, por encima del objetivo de la OMS para 2025 (50%) (34). De todas maneras, hay que tener en cuenta que el Hospital Alto Deba es un hospital comarcal donde se atienden partos de bajo riesgo, por lo que quedan excluidas aquellas mujeres con patologías o embarazos de riesgo.
Una limitación del estudio es la falta del dato del nivel educativo de la madre. Aunque exista correlación entre el nivel socioeconómico y el nivel educativo maternal, hay estudios que asocian positivamente la educación con la lactancia materna, pero que refieren que el nivel de ingresos y la ocupación laboral dejan de ser significativos al realizar el ajuste (15).
La categoría del copago farmacéutico, útil por su accesibilidad y objetividad, tiene sus limitaciones porque no considera variables como la educación, la situación laboral o la red social. El código de aportación farmacéutica define como de NSE alto a aquellas mujeres con ingresos anuales mayores de 18.000€. Sin embargo, este valor está por debajo de la ganancia anual media de las mujeres españolas en 2020, que fue de 22.467,48€ según la Encuesta Anual de Estructura Salarial del Instituto Nacional de Estadística (35). Por lo tanto, en el grupo de NSE alto están incluidas mujeres con ingresos menores que la media de las mujeres españolas.
Por otro lado, aunque este estudio se haya centrado en el mantenimiento de la lactancia materna hasta los seis meses, sería interesante poderlo ampliar en el futuro siguiendo la misma cohorte para explorar el tipo de alimentación y sus consecuencias, ya que la recomendación internacional es seguir con la lactancia materna hasta los 2 años o hasta que la madre o el bebé así lo deseen (3,14,36).
Por último, la muestra proviene de una zona geográfica y unas circunstancias muy concretas, de manera que facilita la comparación entre los dos grupos (prepandemia y pandemia). Sin embargo, habría que tenerlo en cuenta a la hora de extrapolar los resultados a otros contextos. En otros estudios elaborados en el Reino Unido, por ejemplo, se menciona que las madres tuvieron dificultades para obtener apoyo a la lactancia durante el confinamiento y que algunas dejaron de amamantar antes de lo que les hubiera gustado (3,5,6). Esa falta de apoyo se concretaba, sobretodo, en la menor ayuda presencial con aspectos prácticos como el agarre, provocando que las madres tuvieran que extraer leche, introducir fórmula o dejar de amamantar (10). Los resultados de dicho estudio destacaron dos experiencias muy diferentes: el 41,8% de las madres sintió que la lactancia materna estaba protegida debido al confinamiento, pero el 27,0% de las madres tuvo dificultades para obtener apoyo y tuvieron numerosas barreras derivadas del confinamiento y algunas dejaron de amamantar antes de lo deseado.
Conclusiones
Las tasas de lactancia materna aumentaron en la población estudiada a pesar de la disminución del apoyo social debido al confinamiento decretado por la pandemia. El efecto protector de la pandemia podría estar relacionado con que las madres pasaron mayor tiempo con sus bebés, ya que la incorporación al trabajo es un importante determinante del abandono de la lactancia materna.
En la población a estudio, las diadas madre-niño de bajo NSE tuvieron cifras similares de lactancia natural a las de nivel alto, por lo que no se encontraron desigualdades por NSE.
Las tasas de lactancia materna en la población a estudio fueron mejores que en otros países europeos. La explicación es que la lactancia materna es la norma y las madres primerizas tienen referencias positivas a su alrededor. Además, todas las mujeres tienen acceso a servicios de salud públicos y de calidad, independientemente de sus ingresos.
Para mantener o mejorar los niveles actuales, además de apoyar a las diadas lactantes en los centros de salud y hospitales, la promoción de la lactancia materna debería estar acompañada de otras medidas de promoción de la natalidad y de conciliación familiar que pasan por el alargamiento de los permisos maternales.
Conflicto de intereses
Ninguno.
Financiación
Ninguna.
Bibliografía
1. Baño Piñero I, Canteras Jordana M, Carrillo García C, López Araez A, Martínez Roche ME. Desarrollo y validación de un instrumento diseñado para medir el impacto de las redes de apoyo a la lactancia materna. Nutrición Hospitalaria. Nutr Hosp. 2015; 31(4):1525-32. doi: https://doi.org/10.3305/nh.2015.31.4.8338
2. Kim SK, Park S, Oh J, Kim J, Ahn S. Interventions promoting exclusive breastfeeding up to six months after birth: A systematic review and meta-analysis of randomized controlled trials. Int J Nurs Stud. 2018; 80:94-105. doi: https://doi.org/10.1016/j.ijnurstu.2018.01.004
3. McFadden A, Gavine A, Renfrew MJ, Wade A, Buchanan P, Taylor JL, et al. Support for healthy breastfeeding mothers with healthy term babies. Cochrane Database Syst Rev. 2017; 2(2):CD001141. doi: https://doi.org/10.1002/14651858.CD001141.pub5
4. Rodríguez-Gallego I, Leon-Larios F, Ruiz-Ferrón C, Lomas-Campos M de LM. Evaluation of the impact of breastfeeding support groups in primary health CENTRES in Andalusia, Spain: a study protocol for a cluster randomized controlled trial (GALMA project). BMC Public Health. 2020; 20(1):1129. doi: https://doi.org/10.1186/s12889-020-09244-w
5. Renfrew MJ, McCormick FM, Wade A, Quinn B, Dowswell T. Support for healthy breastfeeding mothers with healthy term babies. Cochrane Database Syst Rev. 2012; 5(5):CD001141. doi: https://doi.org/10.1002/14651858.CD001141.pub4
6. Lee YH, Chang GL, Chang HY. Effects of education and support groups organized by IBCLCs in early postpartum on breastfeeding. Midwifery. 2019; 75:5-11. doi: https://doi.org/10.1016/j.midw.2019.03.023
7. Haroon S, Das JK, Salam RA, Imdad A, Bhutta ZA. Breastfeeding promotion interventions and breastfeeding practices: a systematic review. BMC Public Health. 2013; 13 Suppl 3:S20. doi: https://doi.org/10.1186/1471-2458-13-S3-S20
8. Ranganathan R, Khan AM, Chhabra P. Antenatal care, care at birth, and breastfeeding during the Coronavirus (COVID-19) pandemic. Indian Journal of Community Health. 2020; 32(1):15-8.
9. Henninger ML, Irving SA, Kauffman TL, Kurosky SK, Rompala K, Thompson MG, et al. Predictors of Breastfeeding Initiation and Maintenance in an Integrated Healthcare Setting. J Hum Lact. 2017; 33(2):256-66. doi: https://doi.org/10.1177/0890334417695202
10. Brown A, Shenker N. Experiences of breastfeeding during COVID-19: Lessons for future practical and emotional support. Matern Child Nutr.2021; 17(1):e13088. doi: https://doi.org/10.1111/mcn.13088
11. Vazquez-Vazquez A, Dib S, Rougeaux E, Wells JC, Fewtrell MS. The impact of the Covid-19 lockdown on the experiences and feeding practices of new mothers in the UK: Preliminary data from the COVID-19 New Mum Study. Appetite. 2021; 156:104985. doi: https://doi.org/10.1016/j.appet.2020.104985
12. Latorre G, Martinelli D, Guida P, Masi E, De Benedictis R, Maggio L. Impact of COVID-19 pandemic lockdown on exclusive breastfeeding in non-infected mothers. Int Breastfeed J. 2021; 16(1):36. doi: https://doi.org/10.1186/s13006-021-00382-4
13. Williams J, Namazova-Baranova L, Weber M, Vural M, Mestrovic J, Carrasco-Sanz A, et al. The Importance of Continuing Breastfeeding during Coronavirus Disease-2019: In Support of the World Health Organization Statement on Breastfeeding during the Pandemic. J Pediatr. 2020; 223:234-6. doi: https://doi.org/10.1016/j.jpeds.2020.05.009
14. Flacking R, Nyqvist KH, Ewald U. Effects of socioeconomic status on breastfeeding duration in mothers of preterm and term infants. Eur J Public Health. 2007; 17(6):579-84. doi: https://doi.org/10.1093/eurpub/ckm019
15. Heck KE, Braveman P, Cubbin C, Chávez GF, Kiely JL. Socioeconomic status and breastfeeding initiation among California mothers. Public Health Rep. 2006; 121(1):51-9. doi: https://doi.org/10.1177/003335490612100111
16. Alamilla SG, Cano MÁ. COVID-19 and Adverse Social Determinants of Health. Behav Med. 2022; 48(2):67-71. doi: https://doi.org/10.1080/08964289.2022.2027859
17. Acosta AM, Garg S, Pham H, Whitaker M, Anglin O, O’Halloran A, et al. Racial and Ethnic Disparities in Rates of COVID-19-Associated Hospitalization, Intensive Care Unit Admission, and In-Hospital Death in the United States From March 2020 to February 2021. JAMA Netw Open.2021; 4(10):e2130479. doi: https://doi.org/10.1001/jamanetworkopen.2021.30479
18. Khanijahani A, Iezadi S, Gholipour K, Azami-Aghdash S, Naghibi D. A systematic review of racial/ethnic and socioeconomic disparities in COVID-19. Int J Equity Health. 2021; 20(1):248. doi: https://doi.org/10.1186/s12939-021-01582-4
19. Magnazi MB, Sartena G, Goldberg M, Zimmerman D, Ophir E, Baruch R, et al. Impact of the COVID-19 pandemic on breastfeeding in Israel: a cross- sectional, observational survey. Int Breastfeed J. 2022; 17(1):61. doi: https://doi.org/10.1186/s13006-022-00505-5
20. McCullagh P, Nelder JA. Generalized Linear Models. Boca Raton; 1989. p. 532.
21. Breslow NE, Clayton DG. Approximate Inference in Generalized Linear Mixed Models. Journal of the American Statistical Association. 1993;88(421):9-25.
22. Neuhaus JM, Kalbfleisch JD, Hauck WW. A Comparison of Cluster-Specific and Population-Averaged Approaches for Analyzing Correlated Binary Data. International Statistical Review. [internet] 1991 [citado 1 dic 2024]; 59(1):25-35. Disponible en: https://www.jstor.org/stable/1403572
23. Sakalidis VS, Rea A, Perrella SL, McEachran J, Collis G, Miraudo J, et al. Longitudinal changes in wellbeing amongst breastfeeding women in Australia and New Zealand during the COVID-19 pandemic. Eur J Pediatr. 2022; 181(10):3753-66. doi: https://doi.org/10.1007/s00431-022-04580-y
24. Zanardo V, Tortora D, Guerrini P, Garani G, Severino L, Soldera G, et al. Infant feeding initiation practices in the context of COVID-19 lockdown. Early Hum Dev. 2021; 152:105286. doi: https://doi.org/10.1016/j.earlhumdev.2020.105286
25. Abegunde D, Hutchinson P, Anaba U, Oyedokun-Adebagbo F, Johansson EW, Feyisetan B, et al. Socioeconomic inequality in exclusive breastfeeding behavior and ideation factors for social behavioral change in three north-western Nigerian states: a cross-sectional study. Int J Equity Health. 2021; 20(1):172. doi: https://doi.org/10.1186/s12939-021-01504-4
26. Nazari J, Esmaili A, Mousavi ES, Mirshafiei P, Amini S. Socioeconomic factors affecting exclusive breastfeeding in the first 6 months of life. Journal of Pediatric and Neonatal Individualized Medicine (JPNIM). 2021; 10(2):e100255-e100255. doi: https://doi.org/10.7363/100255
27. Dagher RK, McGovern PM, Schold JD, Randall XJ. Determinants of breastfeeding initiation and cessation among employed mothers: a prospective cohort study. BMC Pregnancy Childbirth. 2016; 16(1):194. doi: https://doi.org/10.1186/s12884-016-0965-1
28. Ajami M, Abdollahi M, Salehi F, Oldewage-Theron W, Jamshidi-Naeini Y. The Association between Household Socioeconomic Status, Breastfeeding, and Infants’ Anthropometric Indices. Int J Prev Med. 2018; 9:89. doi: https://doi.org/10.4103/ijpvm.IJPVM_52_17
29. Theurich MA, Davanzo R, Busck-Rasmussen M, Díaz-Gómez NM, Brennan C, Kylberg E, et al. Breastfeeding Rates and Programs in Europe: A Survey of 11 National Breastfeeding Committees and Representatives. J Pediatr Gastroenterol Nutr. 2019; 68(3):400-7. doi: https://doi.org/10.1097/MPG.0000000000002234
30. Hawkins SS, Griffiths LJ, Dezateux C, Law C, Millennium Cohort Study Child Health Group. The impact of maternal employment on breast-feeding duration in the UK Millennium Cohort Study. Public Health Nutr. 2007; 10(9):891-6.
31. Guendelman S, Kosa JL, Pearl M, Graham S, Goodman J, Kharrazi M. Juggling work and breastfeeding: effects of maternity leave and occupational characteristics. Pediatrics. 2009; 123(1):e38-46. doi: https://doi.org/10.1542/peds.2008-2244
32. López de Aberasturi Ibáñez de Garayo A, Santos Ibáñez N, Ramos Castro Y, García Franco M, Artola Gutiérrez C, Arara Vidal I. Prevalence and determinants of breastfeeding: the Zorrotzaurre study. Nutr Hosp. 2021; 38(1):50-9. doi: https://doi.org/10.20960/nh.03329
33. Benavides F, Silva-Peñaherrera M. Datos y evidencias del teletrabajo, antes y durante la pandemia por COVID-19. Archivos de Prevención de Riesgos Laborales. 2022; 25(2):133-46. doi: https://doi.org/10.12961/aprl.2022.25.02.06
34. OMS, UNICEF. Metas mundiales de nutrición 2025: Documento normativo sobre lactancia materna [internet]. Ginebra: OMS; 2014. [citado 1 dic 2024]. Disponible en: https://www.who.int/es/publications/i/item/WHO-NMH-NHD-14.7
35. Instituto Nacional de Estadística (INE). Encuesta Anual de Estructura Salarial Año 2021. Notas de prensa. 20/6/2023. INE [internet] 2023 [citado 1 dic 2024]. Disponible en: https://www.ine.es/prensa/ees_2021.pdf
36. Scott JA, Binns CW. Factors associated with the initiation and duration of breastfeeding: a review of the literature. Breastfeed Rev. 1999; 7(1):5-16.